В отечественной и зарубежной медицине длительное время остается насущным спрос на научные разработки, ускоряющие ранозаживление кожи. Исходя из представления о ранах, главной задачей ранозаживления всегда считалось восстановление функциональности кожи без рубцовых осложнений.
Механизмы репарации неразрывно связаны с воспалением и формируют с ним единую реакцию на повреждение. Репаративная регенерация является стереотипным процессом, однако имеет свои особенности в различных органах и тканях, в том числе и при заживлении кожных ран. Известно, что заживление около 55 % послеоперационных и 25 % посттравматических повреждений кожи заканчивается грубым рубцеванием, а у 19–26 % пациентов формируется гипертрофический рубец.
Причиной этого является недостаточная изученность процесса репаративной регенерации кожи, а отсутствие универсального решения для ранозаживления является одним из стимулов к дальнейшему развитию биотехнологий и поводом расширить диапазон применяемых средств.
Несмотря на большое количество исследований, до настоящего времени не существует четкого представления о возможности управлять репаративной регенерацией.
Однако детали самого механизма хорошо изучены. Начиная с ранних эмбриональных стадий развития кожи, клетки делятся симметрично и параллельно базальной мембране, обеспечивая увеличение кожного покрова у растущего эмбриона, формируя одноклеточный слой. В дальнейшем клетки на базальной мембране делятся также симметрично на себе подобных, которые остаются на мембране, и асимметрично – на дифференцирующиеся клетки так, что митотическое веретено направлено перпендикулярно к базальной мембране. Образующиеся дочерние клетки оказываются в неравных условиях, так как одна из них остается прикрепленной к базальной мембране, а другая нет. Те, что остаются на мембране, чувствительны к адгезивным молекулам и через взаимодействие последних с рецепторами факторов роста поддерживают пролиферацию. Другие же через транзиторную стадию вступают на путь дифференцировки и, двигаясь вверх, в дальнейшем превращаясь в ороговевшие кератиноциты, формируют многослойность эпидермиса. По другую сторону базальной мембраны, были обнаружены клетки с фенотипом CD34+, которые при возникновении повреждения экспрессируют молекулы адгезии. Это ключевая область управления репарацией.
Так, гипотеза о возможной стимуляции репаративных потенций в коже путем внесения активатора ксеногенного происхождения, предсказуемо воздействующего на механизм формирования грануляционной ткани, которая, как известно, является обязательным этапом к последующей эпителизации и формированию эстетического результата, реализовалась с возможностью исследования клеток фенотипа CD34+CD45dim. Последние являются основополагающими в осуществлении эпителизации .
В рамках соответствия требованиям Федерального закона № 180-ФЗ «О биомедицинских клеточных продуктах» все вновь разрабатываемые продукты, содержащие клеточные линии, должны быть стандартизованы. Главным методом оценки показателей качества биомедицинского клеточного продукта является метод проточной цитометрии.
Действующим веществом был предложен супернатант клеток эмбриона птицы шестого дня гестации в концентрации от 0,75×106 до 1,25×106 клеток фенотипа CD34+CD45dim в 1 мл гелеобразующего биополимера на основе гидроксиэтилцеллюлозы. Было установлено, что для получения отчетливого эффекта в суспензии должна содержаться указанная концентрация клеток фенотипа CD34+CD45dim. При попытке уменьшения концентрации клеток фенотипа CD34+CD45dim ниже 0,75×106/мл значительно снижался регенерирующий эффект. В свою очередь повышение концентрации выше 1,25×106/мл не приводило к существенному увеличению эффективности.
Вступая во взаимодействие с рецепторным полем раны, обладая при этом широким спектром противомикробного действия, проявляя активность в отношении грамположительных и грамотрицательных бактерий, грибов рода Candida и дерматофитов, вещество активатора прогнозировано стимулировало миграцию и пролиферацию фибробластов, кератиноцитов, эндотелиальных и других клеток, активно участвующих в ранозаживлении, способствуя эпителизации, восстановлению эластичности тканей, нормализации ориентации и вызревания коллагеновых волокон, предупреждая патологическое рубцевание.
Ориентируясь на тезис, что процессы заживления подчиняются тем же принципам, что и процессы пролиферации и апоптоза, и регулируются через клеточно-клеточные и клеточно-матриксные сигналы и данные о дозозависимом влиянии активатора на жизнеспособность и процессы апоптоза клеток в культуре, было изобретено ранозаживляющее средство Cellgel, в основе которого использован эффект изменения фенотипа клеток CD34+CD45dim кожи посредством избирательного воздействия активатора ксеногенного происхождения.
Средство для заживления ран различной этиологии, контрактный выпуск которого организован в Федеральном государственном автономном научном учреждении «Федеральный научный центр исследований и разработки иммунобиологических препаратов им. М.П. Чумакова РАН», а применение которого подтверждено Протоколами испытаний № 594-12П/7-НТ от 24.12.2012 и № 374 КХ от 21.06.2021 испытательной лабораторией №РОСС RU.0001.21АВ65 от 13.07.2011 и декларациями Таможенного Союза о соответствии №ТС RU Д-RU.АЛ14.В.03012 от 25.12.2012 г. и №ЕАЭС RU Д-RU.РА01.В.56185/21 от 25.06.2021 позволило использовать эффект управляемого ранозаживления в медицинской практике и при бытовом применении, обеспечив значительное (в несколько раз) сокращение его сроков, закрытие дефекта ткани с восстановлением функций кожи.
Пациентка Д., 42 года, обратилась в клинику с жалобами на дряблость кожи шеи, «веснушки» на шее и области декольте, вертикальные складки в зоне декольте. Локально: кожа тонкая, тонус снижен, подкожно-жировая клетчатка шеи и области декольте умеренно выражена, множественные поверхностные морщины кожи шеи, особенно заметные при поворотах шеи, две выраженные поперечные складки на коже шеи, вертикальные умеренно выраженные складки между молочными железами. Диффузно на коже шеи и декольте – светло-коричневые пятна диаметром 2–3 мм.
Диагноз: хронологическое и фотостарение кожи шеи и декольте.
Протокол проведения процедуры: фракционный СО2 фототермолиз Ultra Pulse компании Lumenis (США): Active FX, Energy = 70–60 J/см2, Rate = 100 Hz, Pattern1 – Size5 – Density1, в режиме CPG (рис. 4.46).
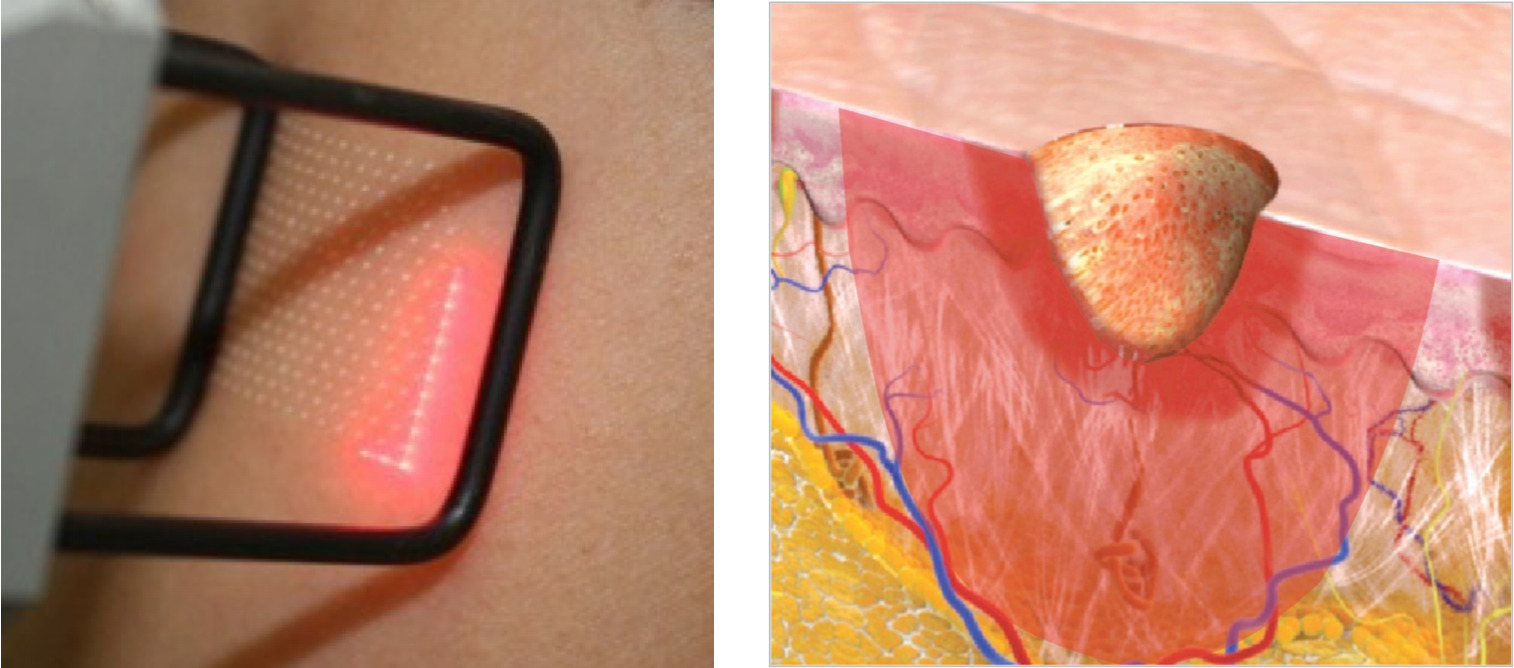
Рисунок 4.46. Повреждающее контролируемое воздействие лазером с целью стимуляции репаративных процессов в дерме и получения эстетического эффекта
Для реабилитации после аблятивного фракционного СО2 фототермолиза применяют заживляющие средства. Ожидания от традиционной постпроцедурной реабилитации: уменьшение субъективных ощущений (зуд, жжение, стягивание обработанной кожи), сокращение фаз воспаления, предотвращение побочных эффектов и осложнений, сглаживание морщин, складок, улучшение качества и тонуса кожи, уплотнение, подтягивание кожи.
В качестве постпроцедурного заживления применяли Cellgel, нанося его три раза в сутки на протяжении пяти дней. Перед каждым нанесением геля участки обработанной лазером кожи очищались стерильными марлевыми салфетками, смоченными физиологическим раствором.
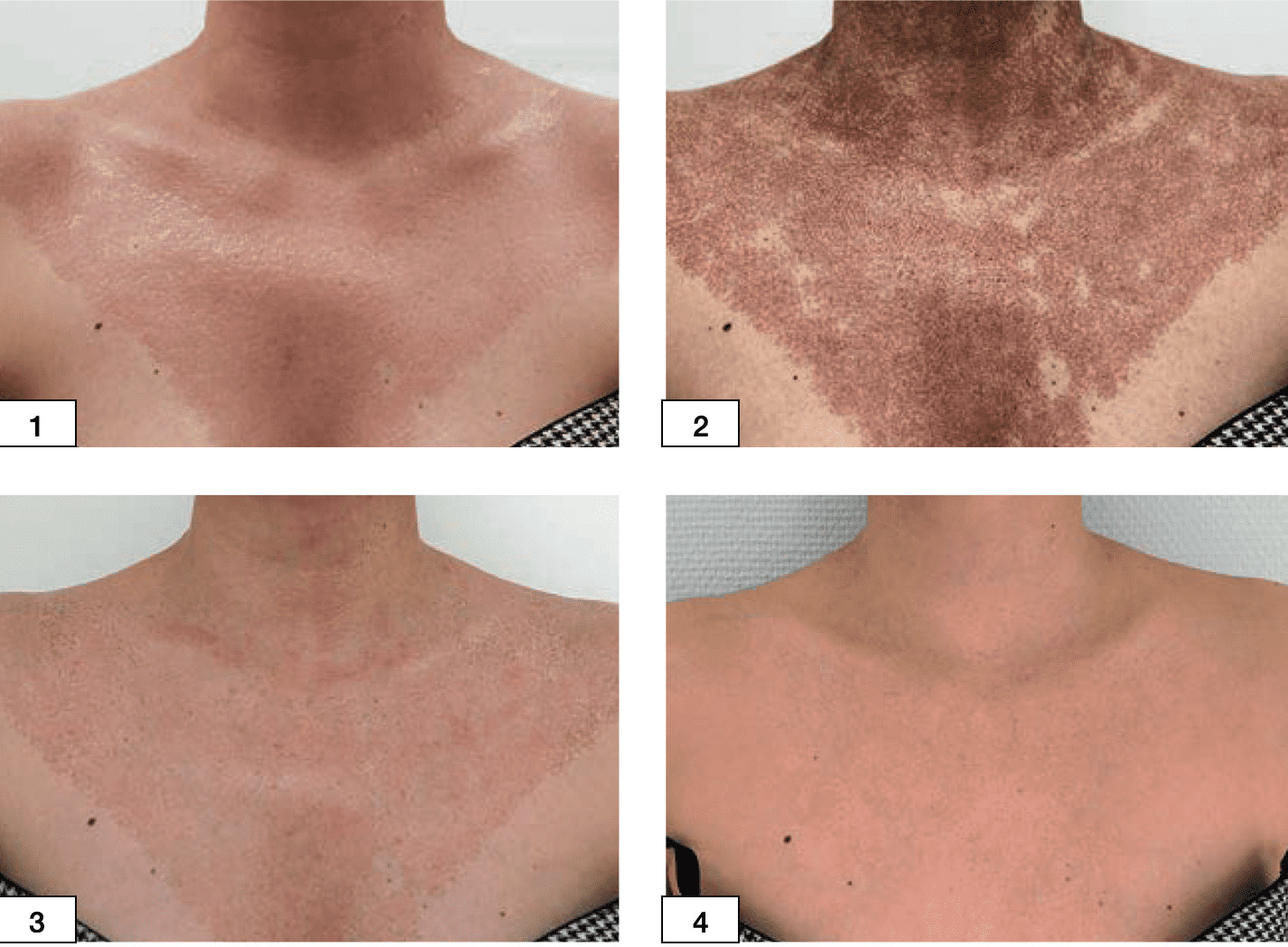
Рисунок 4.47. Пациентка Д., 42 года. Диагноз: хронологическое и фотостарение кожи шеи и декольте.
1. Сразу после процедуры фракционного фототермолиза – яркая гиперемия, отек в зоне шеи, декольте. Немедленно нанесен Cellgel
2. На третий день после процедуры – отсутствие отека, легкая гиперемия, ярко-коричневые корки в зоне шеи, декольте
3. На шестой день после процедуры – незначительная гиперемия, корок нет, локально расположены очаги гиперемии с сосудистым рисунком
4. На 30-й день после процедуры – улучшение текстуры кожи, сглаживание морщин
В результате получили уменьшение покраснения и отечности к концу второго дня после процедуры. Корки с кожи шеи сошли на пятый день, с зоны декольте – на шестой. Применение Cellgel обеспечило более быстрое заживление и свело к минимуму риск рубцевания кожи после проведения процедуры фракционного СО2 фототермолиза.
Пациентка Л., 40 лет. Обратилась с жалобами на «дряблость кожи шеи и декольте», «морщины области декольте». Локально: кожа тонкая, тонус и тургор кожи снижены, умеренно выраженная подкожно-жировая клетчатка, видимые поперечные морщины области шеи, дермальные поперечные и продольные морщины и складки области декольте.
Диагноз: хронологическое старение кожи шеи и декольте.
Ожидаемые результаты от лечения: от процедуры фракционного СО2 фототермолиза ждем сглаживания морщин, складок, улучшения качества и тонуса кожи, уплотнения, подтягивания кожи даже за одну процедуру.
Протокол процедуры: фракционный СО2 фототермолиз Ultra Рulse компании Lumenis (США), сканер – Active FХ 950: Energy 50 mJ, Density 2, Rate 75 Hz., 5 % (рис. 4.48).

Рисунок 4.48. Дерматоскопическая картина повреждающего контролируемое воздействие лазером с целью стимуляции репаративных процессов в дерме и получения эстетического эффекта. Эпилюминисцентная дерматоскопия HEINE 20
В качестве постпроцедурного восстановления применяли Cellgel. Средство наносили три раза в сутки на протяжении пяти дней. Перед каждым нанесением геля участки обработанной лазером кожи очищались стерильными марлевыми салфетками, смоченными физиологическим раствором.
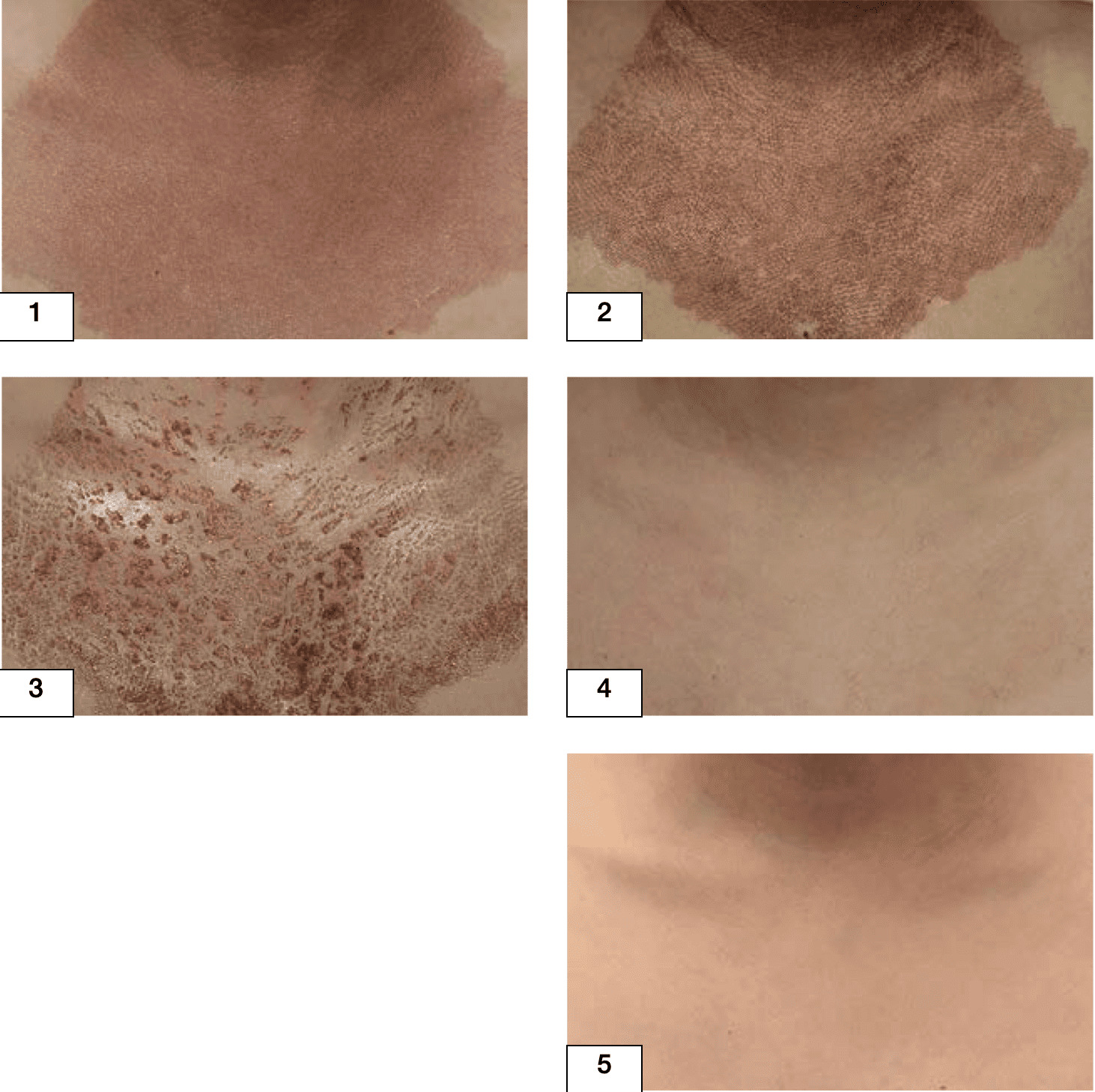
Рисунок 4.49. Пациентка Л., 40 лет. Диагноз: хронологическое старение кожи шеи и декольте.
1. Сразу после процедуры – яркая гиперемия, отек в зоне шеи, декольте. Немедленно нанесен Cellgel
2. На первый день после процедуры – отсутствие отека, легкая гиперемия, ярко-коричневые корки в зоне шеи, декольте
3. На пятый день после процедуры – незначительная гиперемия, корки местами
4. На восьмой день после процедуры – отсутствие корок, незначительная гиперемия с сосудистым рисунком
5. Через полтора месяца после проведения процедуры – сглаживание морщин, улучшение текстуры кожи
Применение Cellgel позволило уменьшить покраснение и отечность к концу второго дня после процедуры. Корки с кожи шеи сошли на шестой день, с зоны декольте – на восьмой. Результаты сочетанного применения фракционного СО2 фототермолиза и Cellgel обеспечивают достижение желаемого эстетического эффекта, более быстрое заживление, чем при использовании традиционных средств для реабилитационного периода, минимизация рисков рубцевания кожи после процедуры, профилактика риска присоединения «вторичной» инфекции.
Пациентка К., 44 года, с жалобами на избыток кожи верхних век.
Диагноз: птоз кожи верхних век.
Ожидаемые результаты от традиционного лечения в постпроцедурный период: отхождение корок на пятый день (что иногда приводит к травматизации шва), едва заметный рубец в виде тонкой белой полоски через полгода.
Протокол процедуры: лазерная блефаропластика верхних век с использованием в постпроцедурном периоде средства Cellgel. Нанесение начали со вторых суток после операции и далее – два раза в день. Предварительно кожа аккуратно очищалась стерильной марлевой салфеткой, смоченной в физиологическом растворе. Применялся гель на протяжении семи дней.
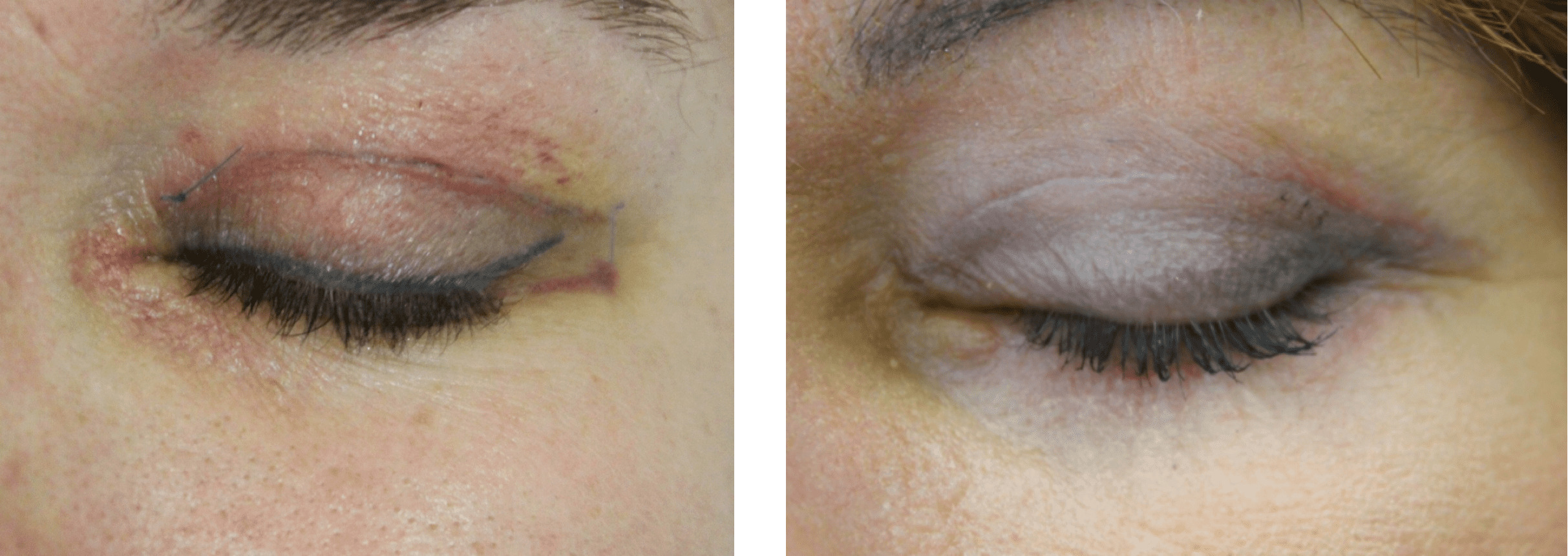
Рисунок 4.50. Пациентка К., 44 года. Диагноз: птоз кожи верхних век.
1. Сразу после выполнения процедуры лазерной блефаропластики. Швы, покрытые корками вследствие термического воздействия лазером. Отек.
2. Осмотр на седьмой день после проведения процедуры – тонкая светлая линия вновь образованного рубца. Отсутствие отека. Отсутствие гиперемии
В результате постпроцедурного восстановления в сравнении с применением традиционной постпроцедурной терапии выявлены следующие преимущества: корки держатся дольше (примерно на двое суток, то есть до семи дней) за счет поддерживания защитной пленкой от геля – это позволяет меньше травмировать швы при снятии корок. Использование средства после лазерной блефаропластики позволяет после снятия швов получить меньшую отечность и меньшую гиперемию.
Пациент С., 40 лет. Диагноз: локальное отморожение жидким азотом II степени.
Ожидаемые результаты от традиционного лечения: восстановление в течение двух недель.
Протокол процедуры: в качестве монотерапии применялся Cellgel. Наносить на повреждение начали на второй день два раза в день. Предварительно кожа аккуратно очищалась стерильной марлевой салфеткой, смоченной в физиологическом растворе. Сверху наносилась стерильная марлевая повязка.
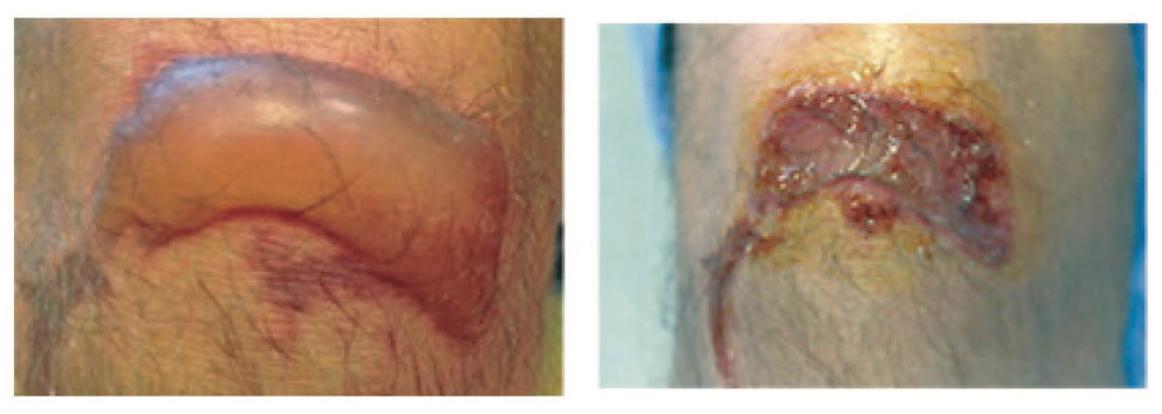
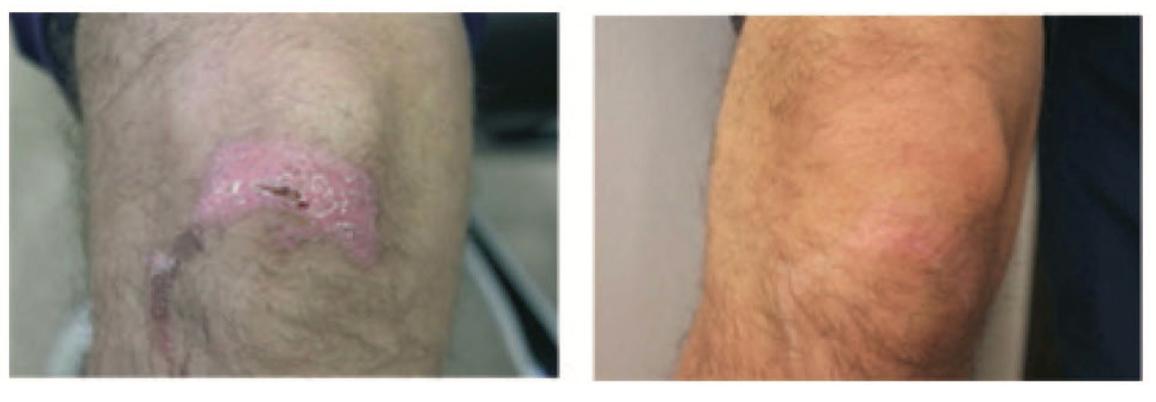
Рисунок 4.51. Пациент С., 40 лет. Диагноз: локальное отморожение жидким азотом II степени.
1. На первый день получения травмы. Появление пузыря, наполненного прозрачным содержимым
2. На первый день начала применения Cellgel. Вскрытие пузыря. Нанесение плотным слоем Cellgel
3. На 12-й день применения Cellgel. Отхождение корок. Полная эпителизация раны. Гиперемия
4. На 30-й день после получения травмы. Отсутствие гиперемии. Заживление без образования рубца
В результате применения Cellgel выявили следующие преимущества. Сформировалась корка на пятый день после начала применения геля. Корка защищала от травматизации рану, что позволило получить хорошие грануляции и, как следствие, более быстрое заживление. Таким образом, применение Cellgel в монорежиме способствовало восстановлению повреждения за 12 дней и полному восстановлению без формирования рубцовой ткани на 30-ый.
Пациент Г., 5 месяцев. Травма за час до обращения, ожог горячей водой. Показание к пересадке кожи на 3–4 неделе. Диагноз: термический ожог нижних конечностей, стоп I–II–IIIА–IIIБ степени, S = 6 % (20 см2).
Традиционно в лечении применяются перевязки под наркозом с использованием мазей и раневых покрытий. Ожидаемые результаты от традиционного лечения: средний срок эпителизации II степени – 10–14 дней. Средний срок эпителизации IIIА степени и формирования грануляций составляет 21 день. Ожоговые раны IIIБ могут требовать оперативного лечения (аутодермопластика), сроки возможной самостоятельной эпителизации – более 30 дней.
Нанесение Cellgel осуществлялось под стерильные марлевые повязки, перевязки выполнялись через день. За время лечения выполнено десять перевязок.
В результате эпителизация ожоговых ран II степени наступила за семь дней, что быстрее, чем при традиционном лечении. В области ожоговых ран IIIА степени сформировался тонкий струп светло-коричневого цвета, секвестрация которого произошла на 7–10 день, эпителизация ожоговой раны IIIА степени и формирование грануляций произошло на 15-й день, что также меньше стандартных сроков при традиционном лечении. На 19-й день лечения ожоговые раны IIIБ степени эпителизировались за счет краевой эпителизации.
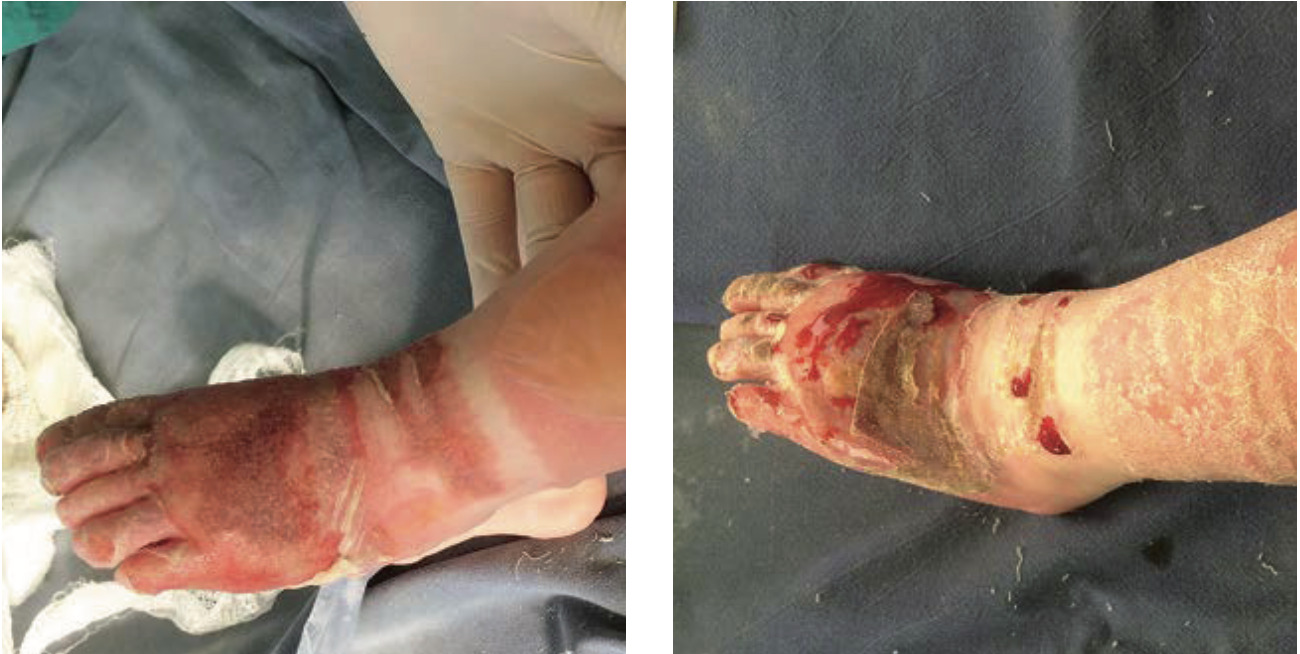
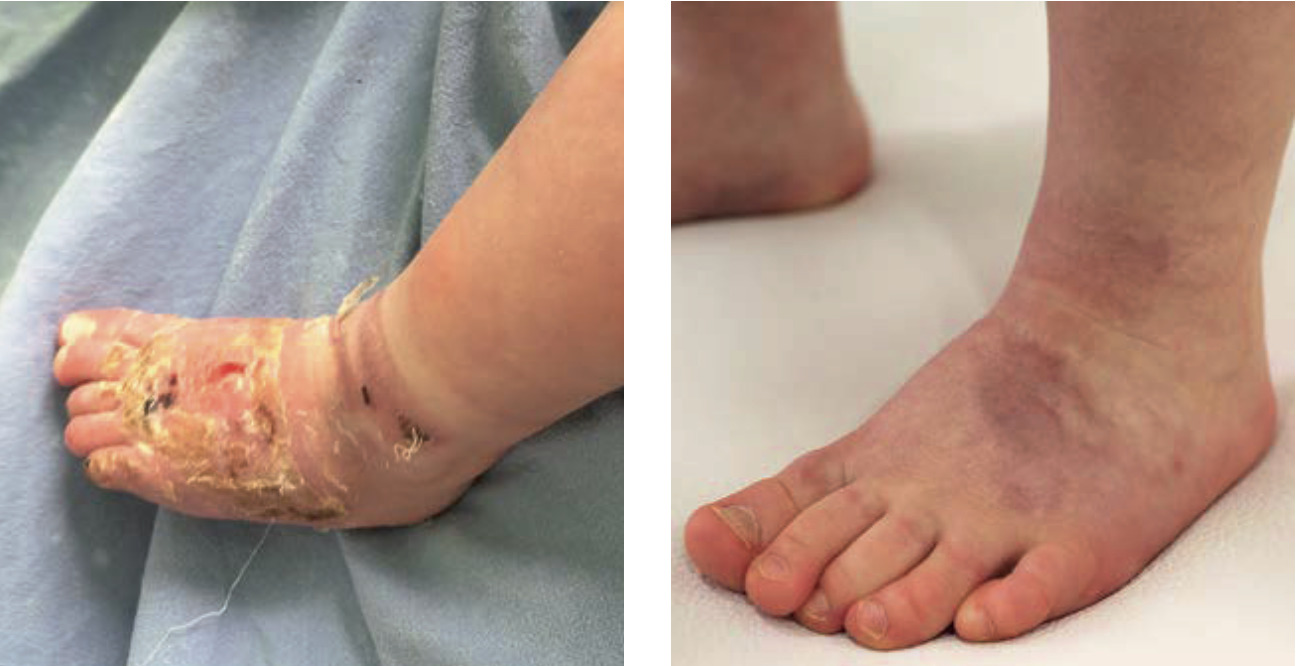
Рисунок 4.52. Пациент Г., 5 месяцев. Диагноз: термический ожог нижних конечностей, стоп I–II–IIIА–IIIБ степени, S = 6 % (20 см2).
1. Первая перевязка под наркозом
2. Третья перевязка (на седьмой день). Полная эпителизация II степени, начало эпителизации III степени, начало секвестрации струпа IIIБ степени
3. Девятая перевязка (на 19-й день). Эпителизация IIIБ степени
4. На шестой месяц. Сформировался мягкий, эластический рубец, не ограничивающий функцию стопы
Таким образом, применение Cellgel позволило получить более быструю эпителизацию ран, формирование в области ожоговых ран IIIА и IIIБ степеней в течение шести месяцев мягкого, эластического рубца, не ограничивающего функцию стопы и отсутствие зуда в области восстановленного эпидермиса ребенка, что позволило исключить необходимость проведения аутодермопластики.
Пациент А., 45 лет. Травма за пять суток до обращения, ожог пламенем.
Диагноз: термический ожог левой верхней конечности IIIБ–IV степеней, S = 3 %.
В подобных случаях выполняется аутодермопластика или ампутация конечностей.
Ожидаемые результаты от традиционного лечения: средний срок формирования грануляций при ожоговых ранах IIIБ–IV степеней составляет 21 день. Средний срок пребывания в стационаре пациентов с глубокими ожогами – 30–35 дней.
Лечение ожога проходило с применением средства Cellgel. За время лечения выполнено 15 перевязок с Cellgel. Учитывая локализацию, площадь и глубину поражения, после нанесения геля накладывались стерильные марлевые повязки, перевязки выполнялись один раз в два дня.
В результате лечения в области ожоговых ран IIIБ–IV степеней сформировались яркие, сочные грануляции на 15-й день с момента травмы. Перевязки под наркозом проводились только при первой и второй процедуре. На 17-й день лечения выполнена аутодермопластика расщепленным, перфорированным кожным лоскутом. Аутотрансплантаты прижились, перфоративные отверстия под действием Cellgel эпителизировались за счет краевой эпителизации за пять дней. Донорская рана на левом плече эпителизировалась за пять дней.
При применении Cellgel в области ожоговых ран IIIБ–IV степеней сформировались мягкие, эластические рубцы, не ограничивающие функцию локтевого сустава левой верхней конечности.
Отмечены преимущества применения Cellgel при лечении ожогов, а именно более короткие сроки эпителизации ран, что, как следствие, позволило уменьшить срок госпитализации пациента на десять дней.
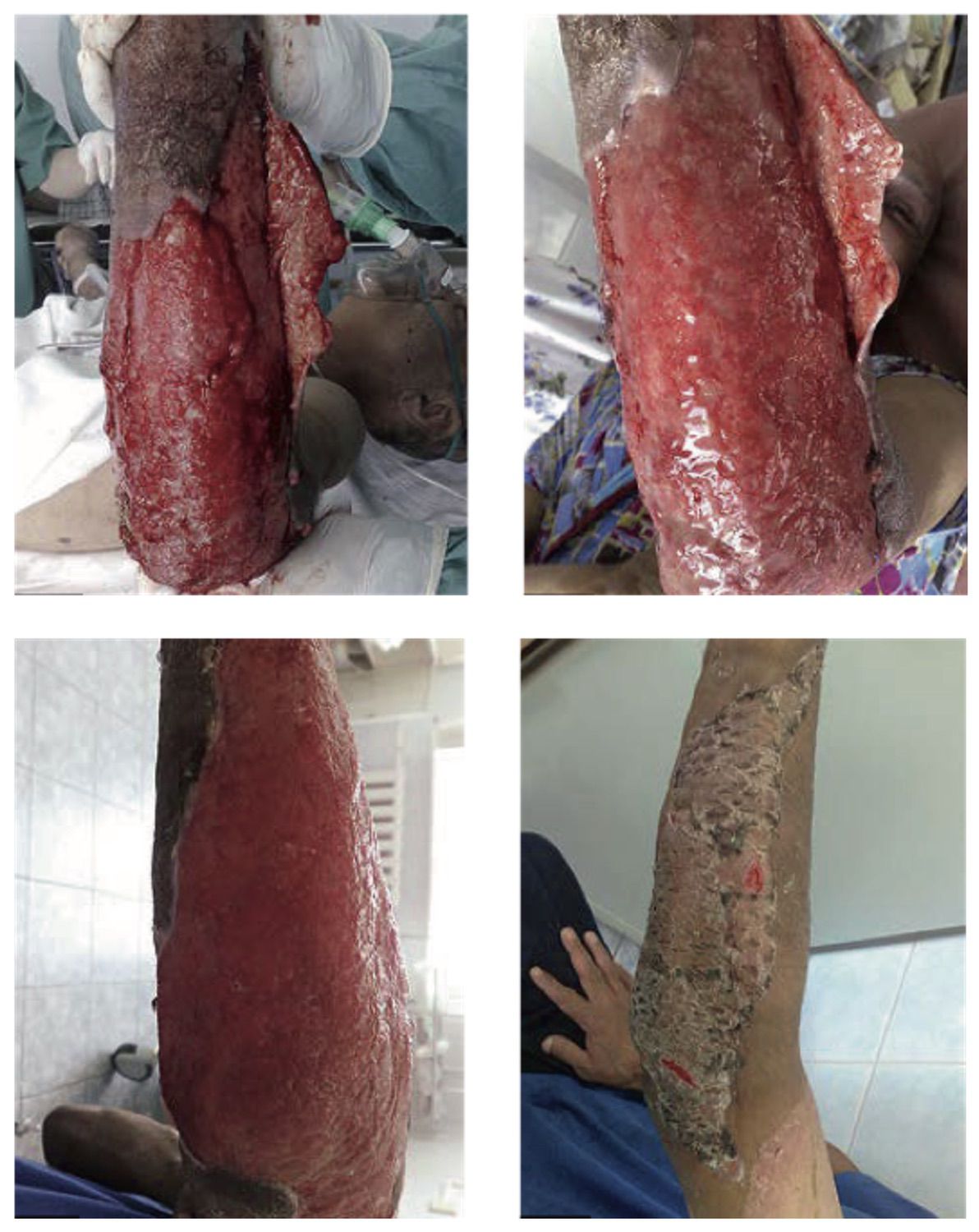
Рисунок 4.53. Пациент А., 45 лет. Диагноз: термический ожог левой верхней конечности IIIБ–IV степеней, S = 3 %. В подобных случаях выполняется аутодермопластика или ампутация конечностей
1. Инфицированный термический ожог. Первая перевязка под наркозом (на пятый день с момента травмы)
2. Вторая перевязка. Отслоившиеся кожные лоскуты начали слипаться. Формируется грануляционный слой (на седьмой день с момента травмы)
3. Отслоившиеся кожные лоскуты прижились, фиксированы. Грануляции сформировались. Пациент готов к аутодермопластике (на 16-й день с момента травмы)
4. Результат после аутодермопластики перед выпиской пациента (на 22-й день с момента травмы)
Пациентка И., 35 лет. Получила травму горячим маслом. Обратилась через сутки после ожога. Раны представлены влажно-высыхающим струпом коричневого цвета. Диагноз: термический ожог ягодиц II–IIIА, Б степеней, S = 8 %.
Стандартное лечение: перевязки под наркозом с применением под повязки мазей и раневых покрытий. Ожидаемые результаты от традиционного лечения: средние сроки грануляции – 21 день. Выписка из стационара на 30–35-й день.
Через шесть суток после получения травмы была выполнена некрэктомия. Проводилось лечение с применением Cellgel, 1 раз в сутки под стерильную повязку. Было проведено 15 перевязок. Результаты лечения: за 15 дней эпителизировалась IIIА степень, сформировались грануляции. На 16-й день выполнена аутодермопластика. На 26-й день трансплантаты прижились, раны эпителизированы полностью.
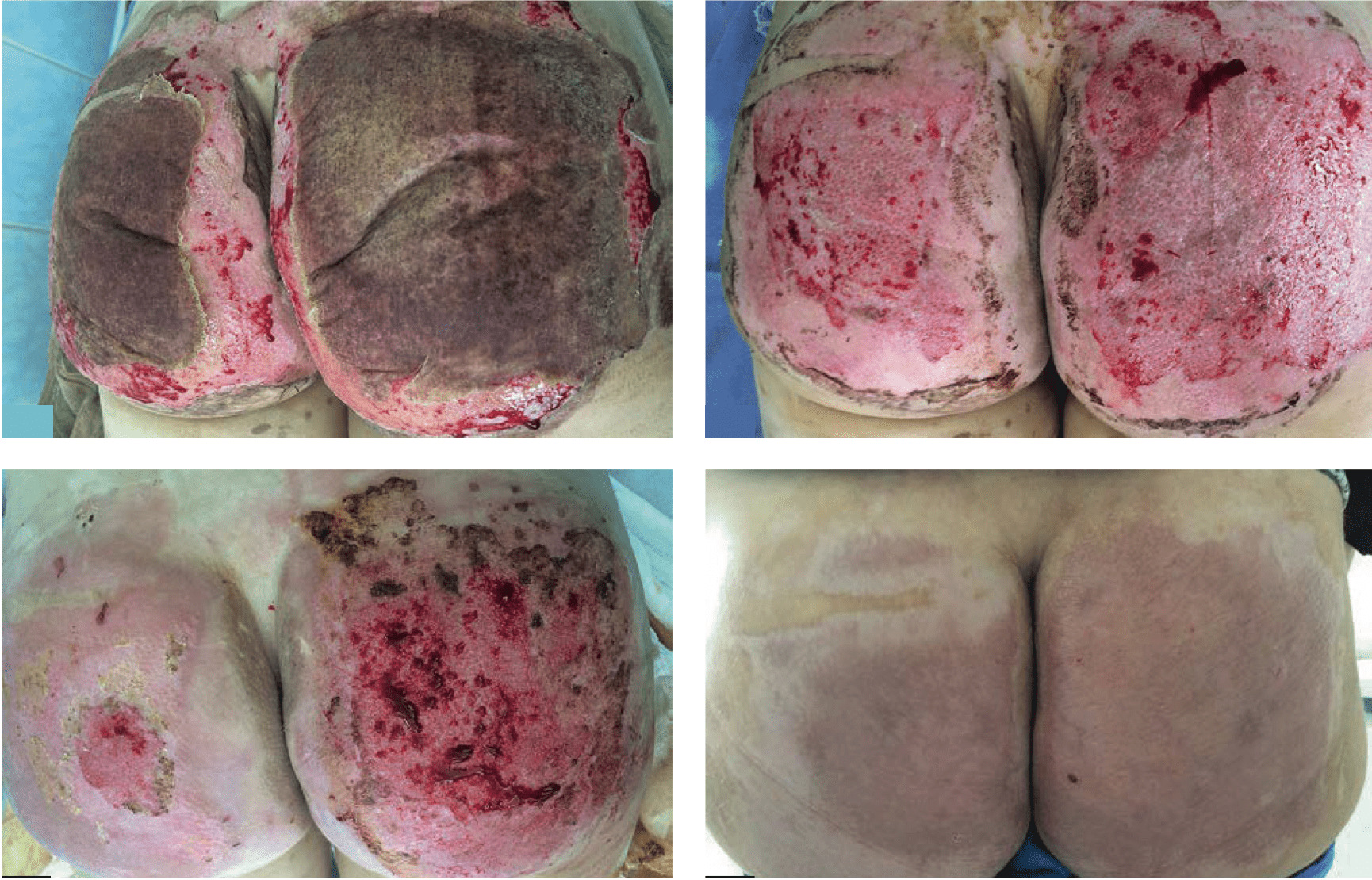
Рисунок 4.54. Пациент И., 35 лет. Диагноз: термический ожог ягодиц II–IIIА, Б степеней, S = 8 %.
1. Формирование струпа на ожоговых ранах IIIА, Б степеней
2. Выполнена некрэктомия (на шестой день c момента травмы)
3. Сформировались грануляции. Пациентка подготовлена к аутодермопластике (на 15-й день c момента травмы)
4. Результат лечения перед выпиской (на 26-й день c момента травмы)
Применение Cellgel позволило сократить сроки эпителизации ран (с 21 дня до 15 дней) и, как следствие, сократить сроки госпитализации пациента (на 5–10 дней).
Пациентка Е., 83 года, с диагнозом «закрытый чрезвертельный перелом правой бедренной кости со смещением отломков». До проведения операции правая нога и область малого таза были загипсованы. Вследствие этого образовались пролежни ягодичной области. Диагноз: пролежни ягодичной области. Воспалительно-регенеративная стадия.
Ожидаемые результаты от традиционного лечения: длительные сроки лечения (вторичное заживление). Часто требуется некрэктомия и пластика кожным лоскутом.
Лечение проводилось с применением Cellgel. Наносили средство один раз в день, вечером, перед сном. Крестцово-ягодичную область сначала обрабатывали раствором 0,9 % NCl, подсушивали и наносили тонким слоем Cellgel, раневые поверхности закрывали повязками. В течение недели применялось обезболивающее, затем обезболивающее не понадобилось.
Результаты лечения в случае применения Cellgel показали, что мелкие раны затянулись уже через 2–3 дня, и началось послойное восстановление крупных элементов. Через месяц с начала применения Cellgel ткани крестцово-ягодичной области полностью восстановились.
Таким образом, применение Cellgel позволило сократить сроки заживления повреждений кожи, исключить необходимость оперативного вмешательства, обеспечить комфортность пациента в период заживления (дополнительно проводилось обезболивание только в течение первой недели).
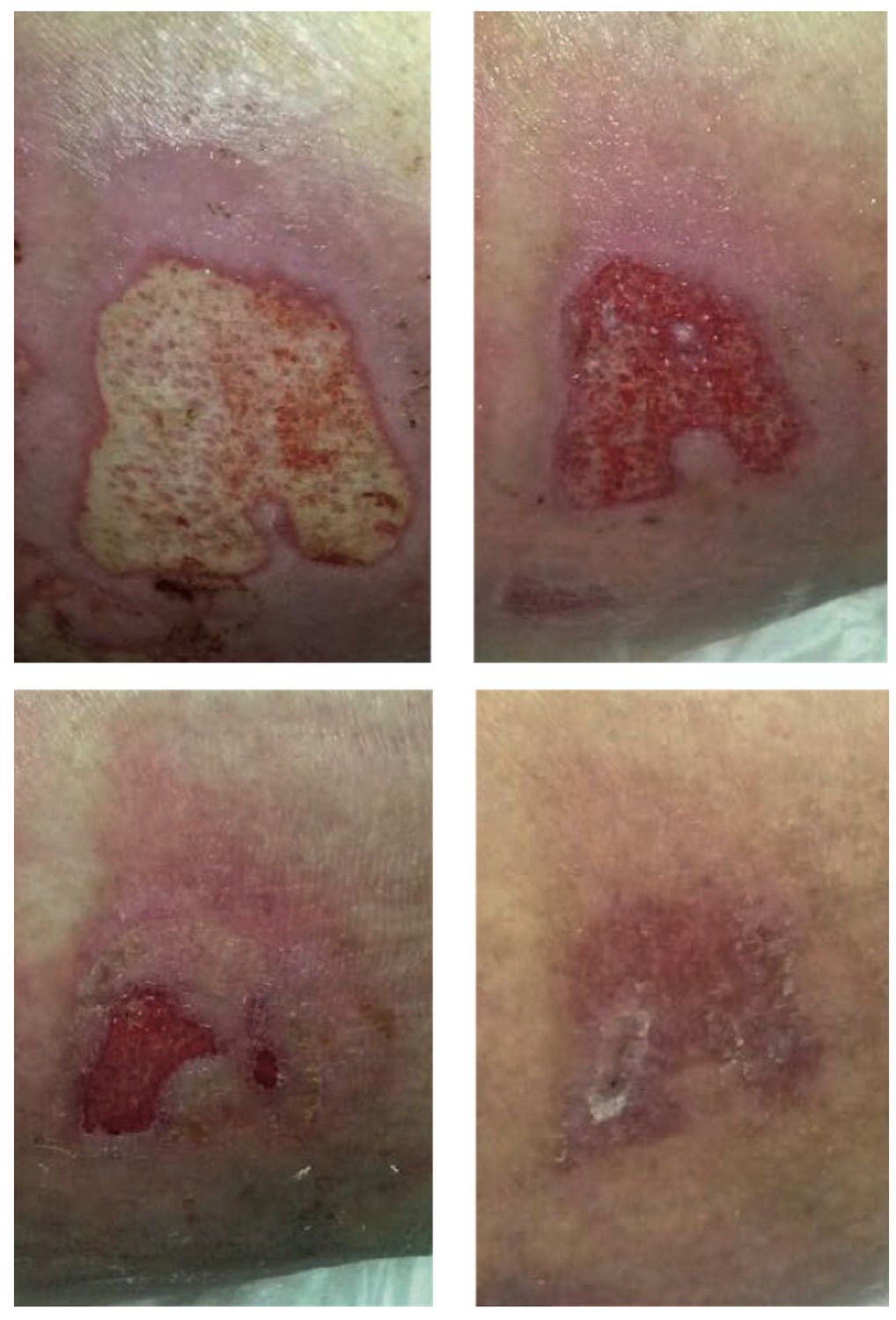
Рисунок 4.55. Пациентка Е., 83 года. Диагноз: пролежни ягодичной области. Воспалительно-регенеративная стадия.
1. Начало применения Cellgel. Пролежень диаметром в 10 см
2. На седьмой день после начала применения. Яркие грануляции
3. На 15-й день после начала применения. Практически полное закрытие раневой поверхности
4. На 29-й день после начала применения. Полная эпителизация раны
Пациент В., 59 лет. За семь месяцев до обращения за помощью завершил курс близкофокусной рентгенотерапии по поводу базальноклеточного рака кожи кончика носа (СОД 62 Гр). Язва, а затем и явления перихондрита развились спустя шесть месяцев после окончания лечения.
Диагноз: базальноклеточный рак кожи носа T1N0M0, IА, III клиническая группа. Состояние после лучевого лечения: поздняя лучевая язва, перихондрит хрящей кончика носа.
Стандартное лечение: аппликации 5–10 % раствора димексида два раза в день в течение 3–4 недель; повязки с эмульсией «Синтозон» 1–2 раза в день в течение 4–6 недель; островковая кожная пластика на грануляции лучевой язвы; иссечение лучевой язвы с пластикой язвенного дефекта.
Ожидаемые результаты от традиционного лечения: продолжительность лечения каждой фазы раневого процесса при поздних лучевых язвах составляет в среднем от четырех до шести недель. В результате традиционной терапии полного заживления удается добиться только у пациентов с небольшой площадью лучевой язвы.
Средство Cellgel наносилось на раневую поверхность в режиме один раз в день (под тонкую стерильную повязку). Длительность всего курса лечения составила пять недель.
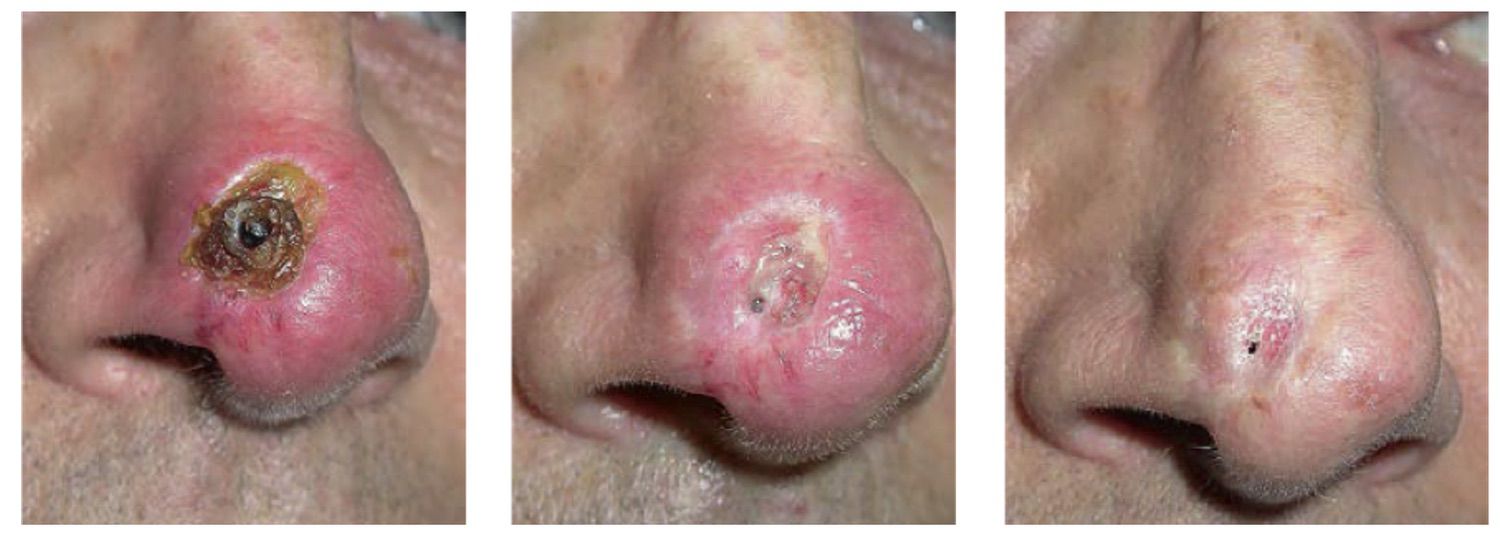
Рисунок 4.56. Пациент В., 59 лет. Диагноз: базальноклеточный рак кожи носа T1N0M0, IА, третья клиническая группа. Состояние после лучевого лечения: поздняя лучевая язва, перихондрит хрящей кончика носа.
1. Вид до начала лечения. Поздняя лучевая язва кожи носа, осложненная перихондритом хрящей кончика носа
2. Вид язвы после двухнедельного курса местного антибактериального лечения. Очищение от гнойно-некротических масс
3. Ткани кончика носа после трех недель применения Cellgel. Полное рубцевание язвы. По причине очагового некроза хряща сформировался точечный сквозной дефект кончика носа
В результате применения Cellgel достигнуто полное заживление лучевой язвы через три недели с момента начала применения препарата, но ввиду очагового некроза хряща, произошедшего до начала лечения, заживление завершилось с формированием точечного сквозного дефекта и тонкого атрофического рубца на кончике носа.
Пациентка Е., 18 лет, обратилась в клинику с жалобами на неровность кожи в области щек, лба и скул, сформированные атрофические рубцы. В анамнезе акне. Цель проведения процедуры – выравнивание рельефа кожи, сглаживание неровностей.
Лоакально: кожа лица жирная, плотная, тонус и тургор кожи сохранен. Третий фототип по Фитцпатрику. Воспалительные элементы отсутствуют. В области щек наблюдаются множественные сформированные атрофические рубцы, неровность поверхности кожи щек и лба. Диагноз: постакне. Гипо- и атрофические рубцы.
Процедура проводилась под общим кратковременным наркозом с использованием аппарата фракционного СО2 фототермолиза Ultra Рulse компании Lumenis (США) при следующих параметрах: насадка Active FX с режимом CPG, форма/размер/плотность – 3/5/5, энергия импульса – 150 мДж, частота – 175 Гц.
Cellgel наносили на обработанный лазером участок кожи тонким слоем сразу после воздействия и далее один раз в день. Перед каждым нанесением геля кожу очищали от отмерших клеток, кровянистых выделений и сукровицы, а также, начиная со второй процедуры, от предыдущего слоя геля. Очищение кожи проводили ватным тампоном, смоченным физиологическим раствором.
Отмечено, что покраснение и отечность кожи уменьшались в первые сутки после процедуры. После процедуры пациентка отметила значительное сглаживание неровностей кожи и через семь дней, довольная эстетическим результатом, вернулась в привычный для себя ритм жизни.
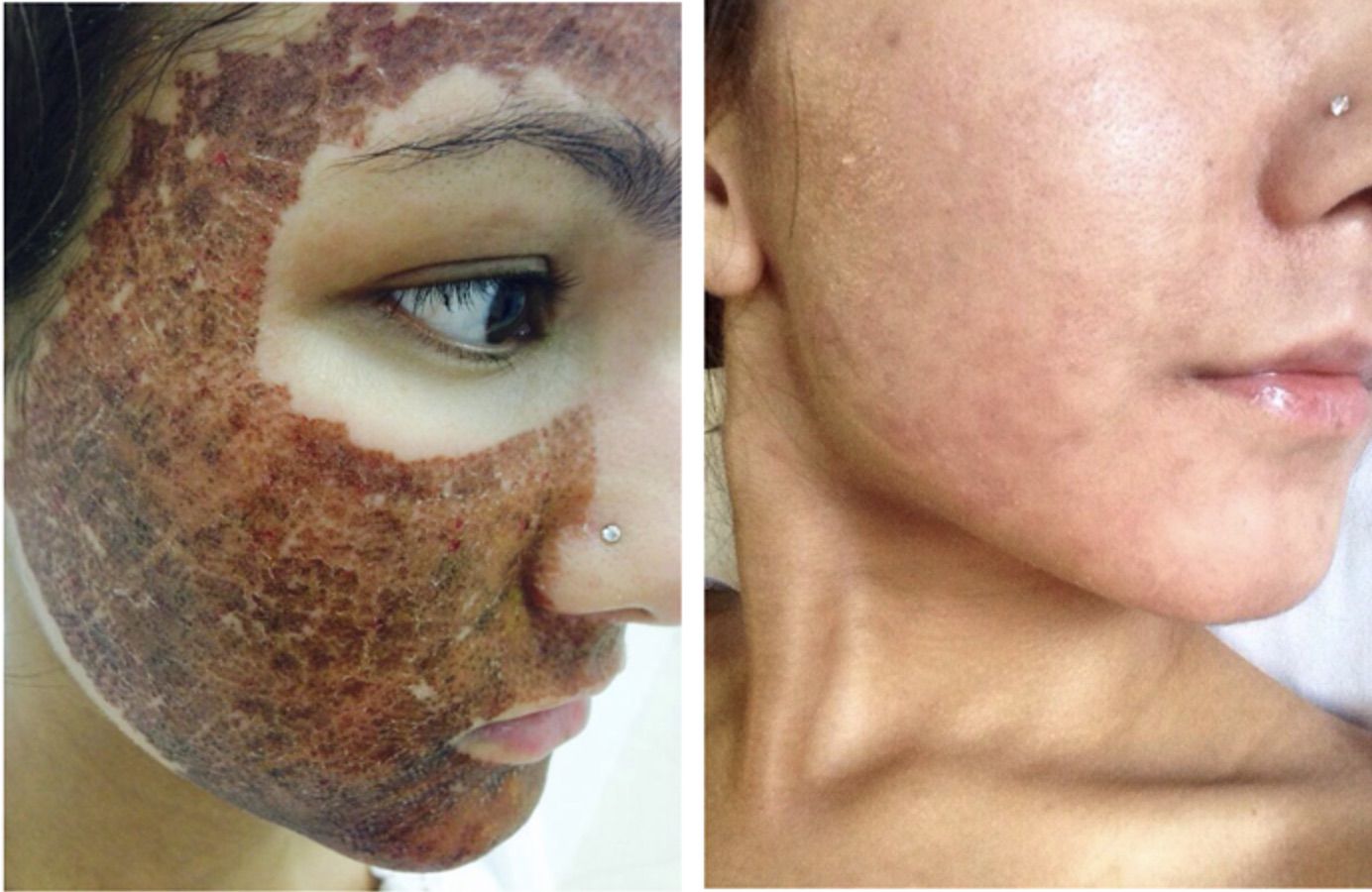
Рисунок 4.57. Пациентка Е., 18 лет. Диагноз: постакне. Гипо- и атрофические рубцы
1. На следующий день после процедуры СО2 фракционного фототермолиза Ultra Pulse.
2. Через семь дней.
Таким образом, применение Cellgel в ранний постпроцедурный период после различных аблятивных воздействий способствует сокращению фазы экссудации, более быстрому восстановлению кожи и управляемому процессу заживления без образования рубцов. Покраснение и отечность кожи уменьшаются в первые сутки после процедуры.
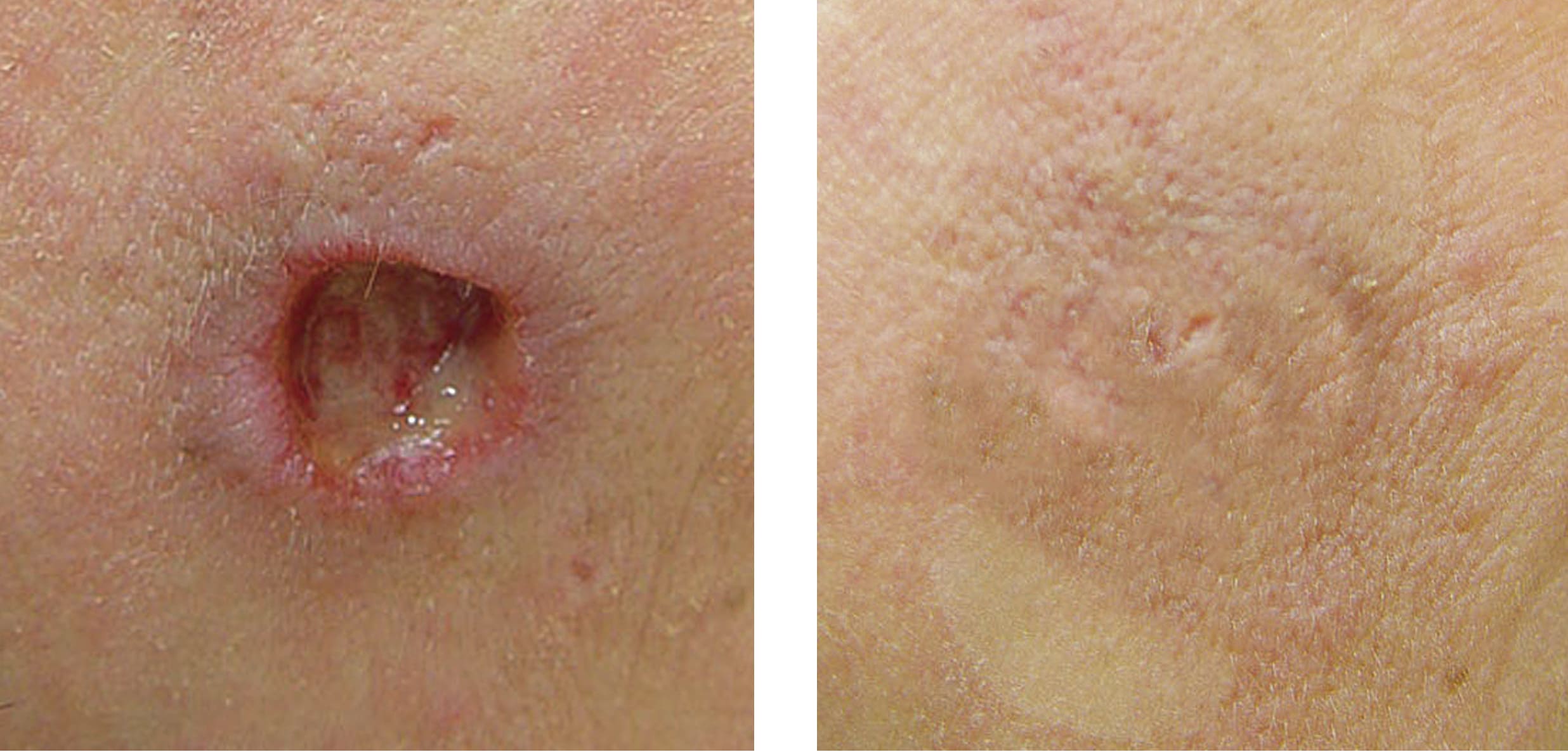
Пациентка А., 39 лет. самостоятельно вскрыла эпидермальную кисту. Диагноз: Посттравматическая трофическая язва лица.
Для заживления язвы, в объеме монотерапии, Cellgel наносили один раз в день. Перед каждым нанесением геля кожу очищали от отмерших клеток, кровянистых выделений и сукровицы. Очищение кожи проводили ватным тампоном, смоченным физиологическим раствором.
4.58. Пациентка А., 39 лет. Диагноз: Посттравматическая трофическая язва лица.
1. При обращении.
2. Через 30 дней.
Спустя несколько дней после нанесения геля, рана с краев начала активно закрываться. Ее дно приподнималось, очищалось, дефект уменьшался в размерах. Через 30 дней язва закрылась полностью. Также наблюдалось восстановление структуры и функций кожи, о чем свидетельствуют устья волосяных фоликулов, наблюдаемых на итоговом снимке.
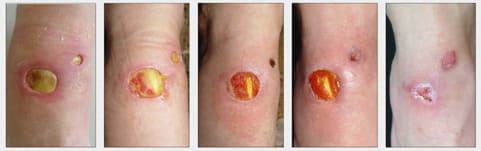
Пациент И. 21 год. Врач спортивной команды нанес спортсмену разогревающую мазь под полиэтиленовый пакет. Диагноз: Посттравматическая трофическая язва тыльной поверхности правой стопы.
Cellgel наносили ежедневно под сухую марлевую повязку. Снимки сделаны с периодичностью один раз в семь дней. Грануляциями заполнилось дно крупной язвы, вторая язва эпителизировалась активнее вследствие малой глубины. Спустя месяц, основная язва, покрывшись грануляциями, закрылась в полной мере.
4.59. Пациент И. 21 год. Диагноз: Посттравматическая трофическая язва тыльной поверхности правой стопы.
1. При обращении.
3. Через семь дней.
5. Через 30 дней.
Пациент Ч., 16 лет. Обратился с жалобами на «зуд родинки на лице и увеличение её в размерах за последние полгода», после начала использования бритвы по возрасту.
Диагноз: интрадермальный пигментный невус кожи лица.
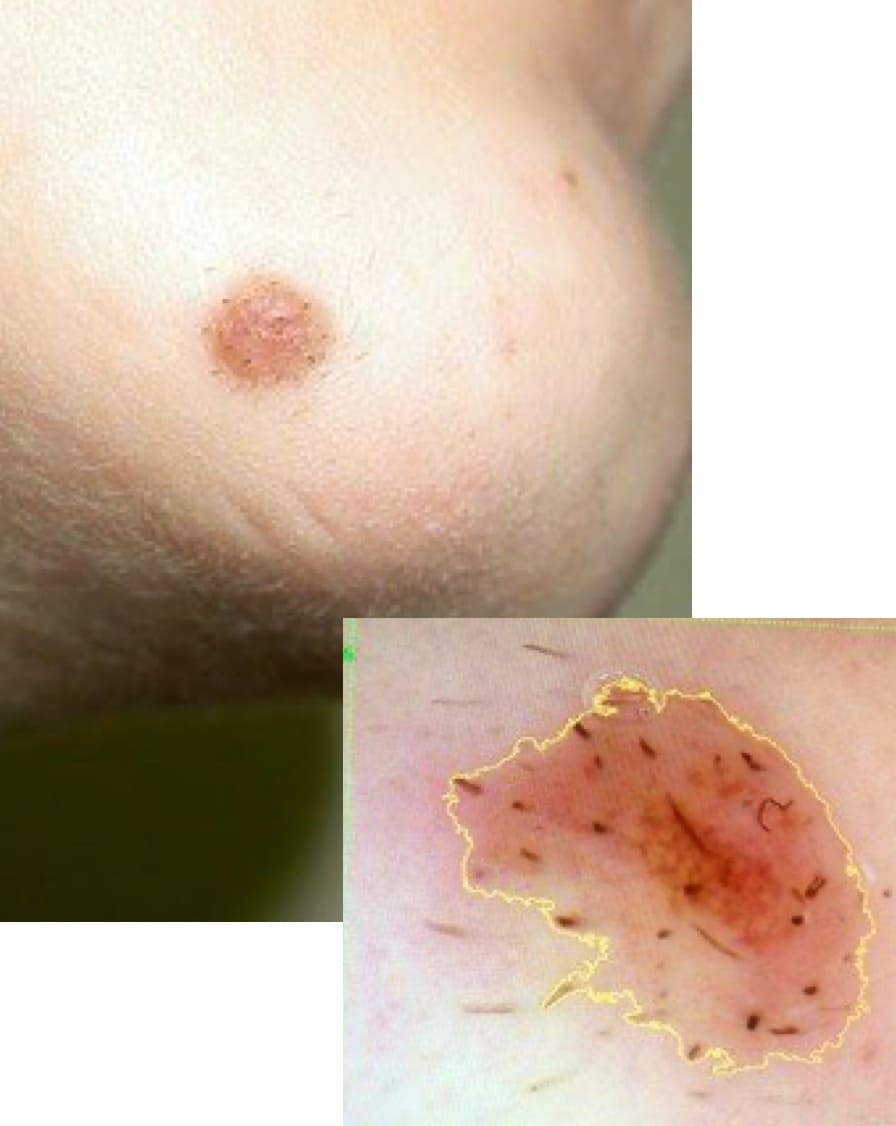
Рисунок 4.60. Пациент Ч., 16 лет. Диагноз: интрадермальный пигментный невус кожи лица. Эпилюминисцентная дерматоскопия HEINE DELTA 20.
Стандартное лечение: удаление в пределах здоровых тканей и применение раствора перманганата калия для профилактики инфицирования послеоперационной раны.
Ожидаемые результаты от традиционного лечения: удаление невуса в пределах здоровых тканей, отхождение корок после туширования послеоперационной раны перманганатом калия на 10-12 день, формирование остаточного рубца до нескольких месяцев.
Было осуществлено удаление невуса СО2-лазером с последующим нанесением ранозаживляющего средства Cellgel сразу на раневую поверхность и далее в режиме один раз в день (под тонкую стерильную повязку), в течение месяца.
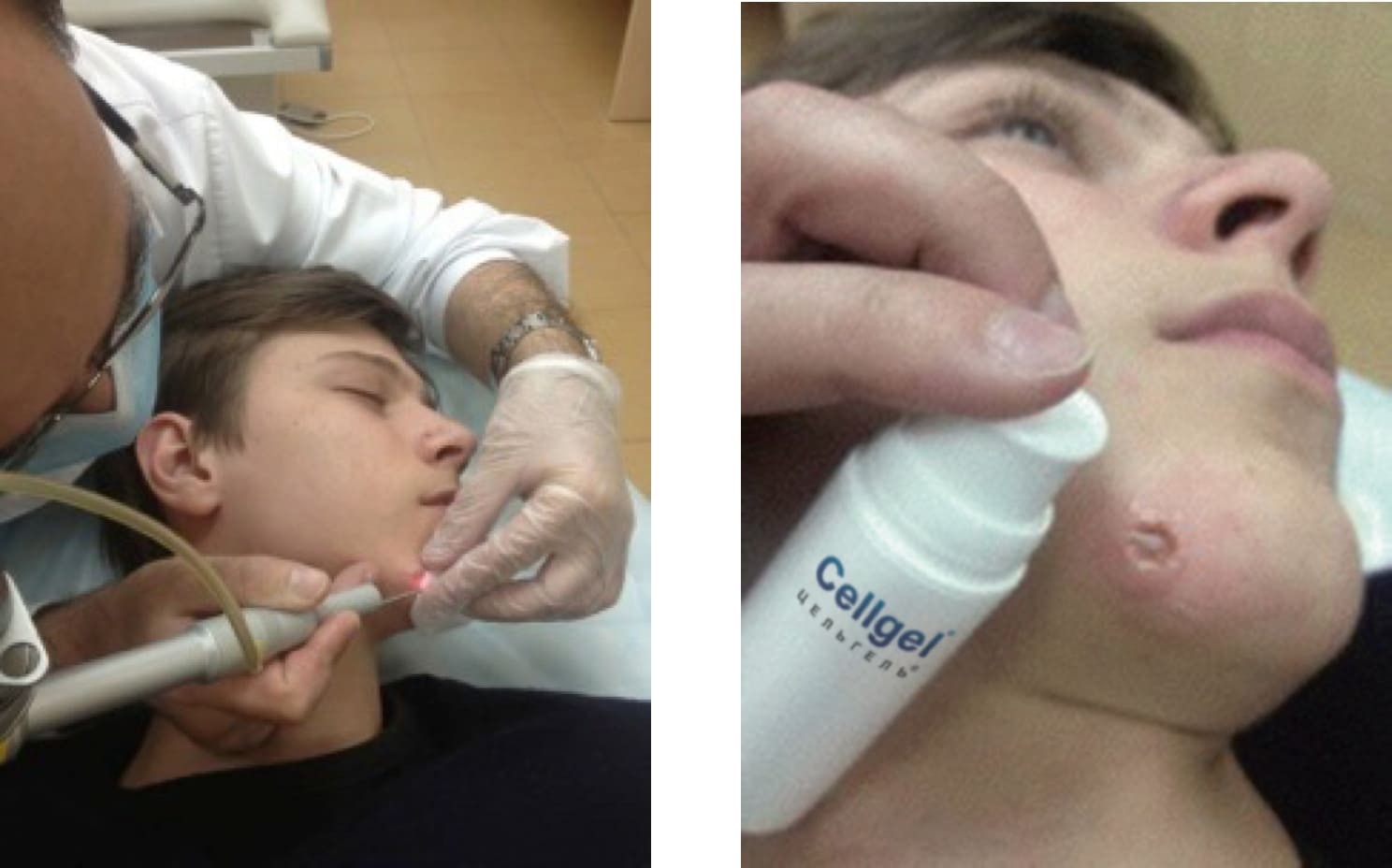
Рисунок 4.61. Пациент Ч., 16 лет. Процедура удаения интрадермального пигментного невуса кожи лица СО2-лазером и нанесение ранозаживляющего средства Cellgel в качестве постпроцедурного ухода.
В результате применения Cellgel, в качестве средства постпроцедурного ухода было достигнуто полное заживление послеоперационной раны на 7-й день, а эпителизация на 14-ый.
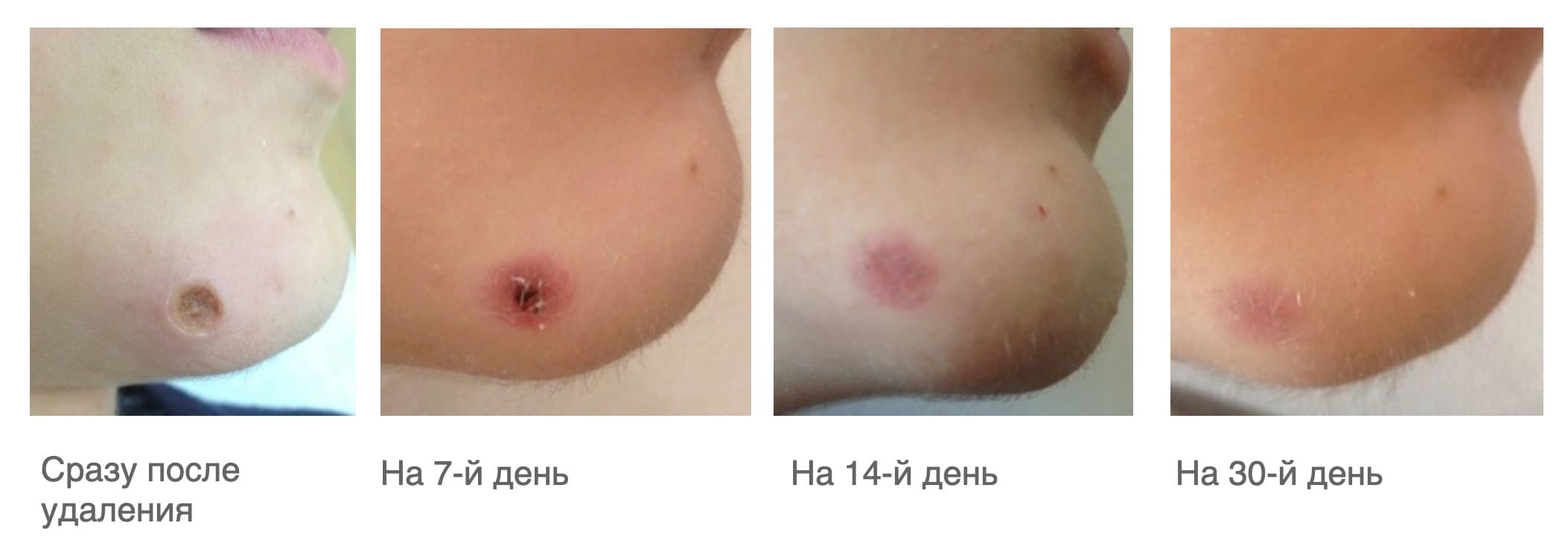
Рисунок 4.62. Пациент Ч., 16 лет. Эффективность применения ранозаживляющего средства Cellgel в качестве постпроцедурного ухода после удаления интрадермального невуса СО2-лазером.
Кроме того, дерматоскопически отмечено восстановление структур эпидермиса и функциональных единиц дермы.
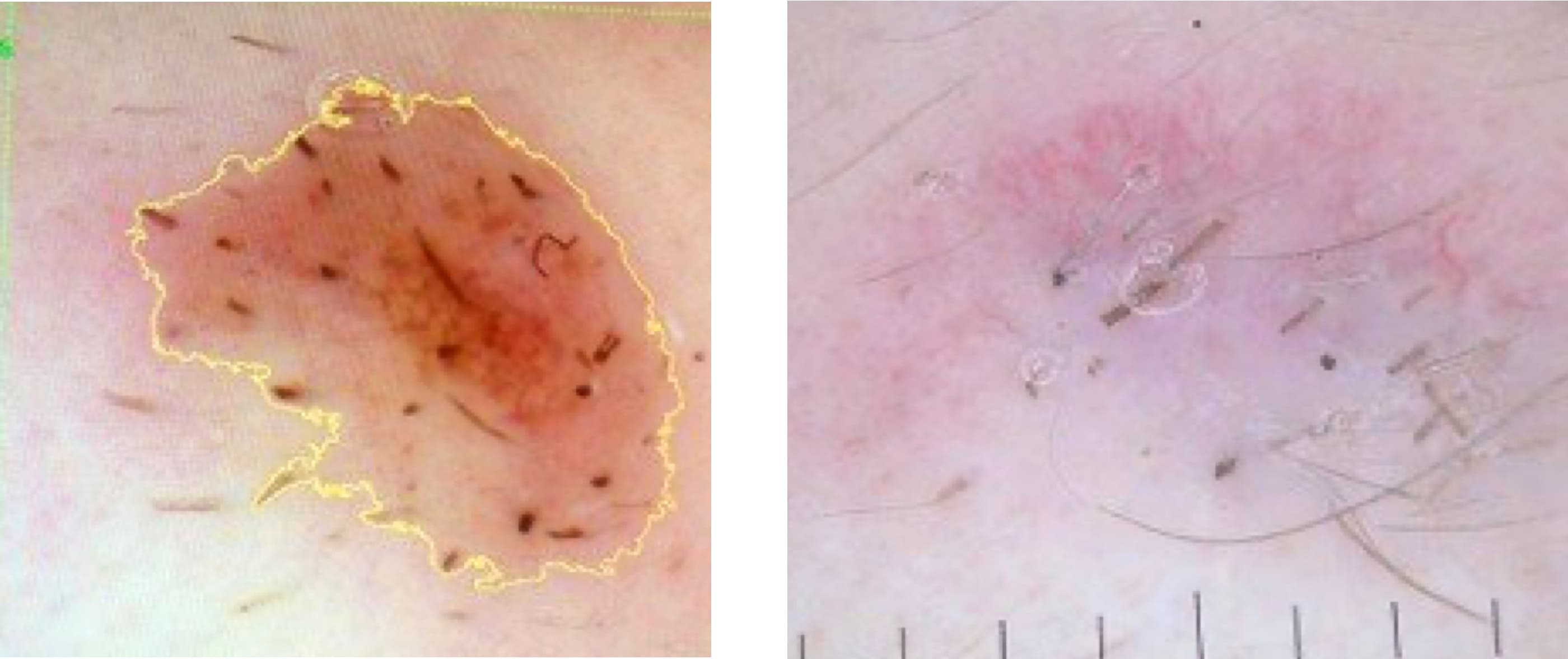
Рисунок 4.63. Пациент Ч., 16 лет. Эпилюминисцентная дерматоскопия HEINE DELTA 20 в демонстрации эффективности применения ранозаживляющего средства Cellgel в качестве постпроцедурного ухода после удаления интрадермального невуса СО2-лазером.
Пациент А. 38 лет, самостоятельно применяла Cellgel для заживления рваной раны, полученной при травматическом контакте с витринным стеклом.
Cellgel наносила ежедневно, одновременно делая снимки. Спустя месяц рана закрыта полностью.
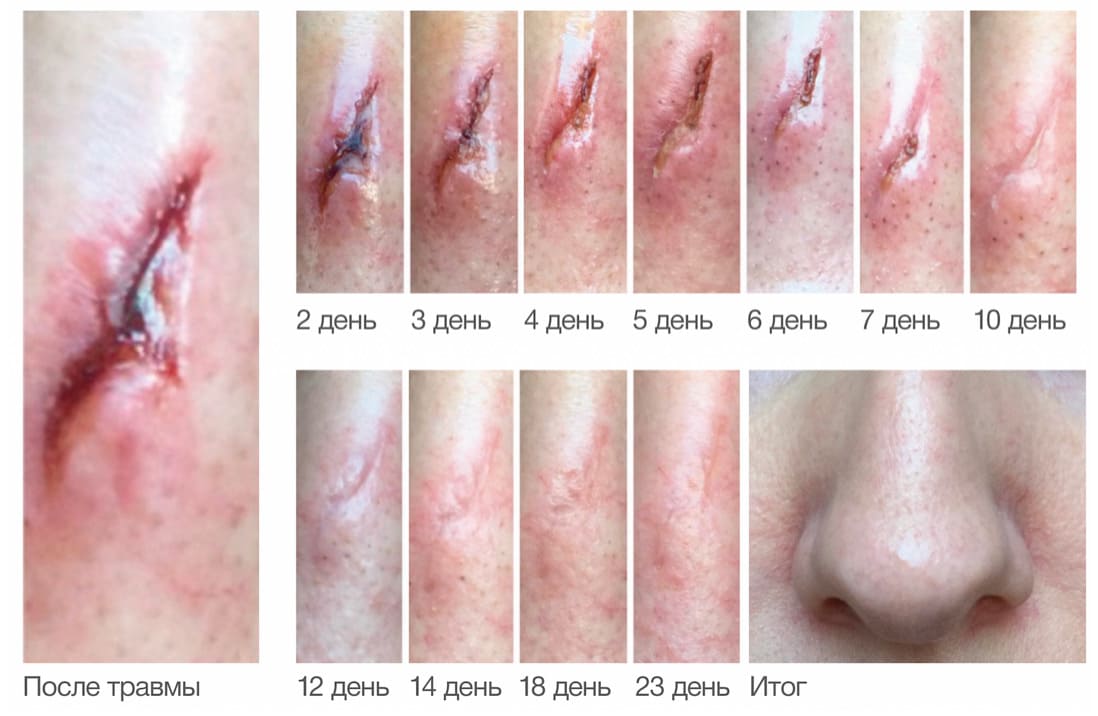
Рисунок 4.64. Эффективность применения ранозаживляющего средства Cellgel после бытовой травмы
Таким образом, выделение фенотипа необходимой субпопуляций клеток – фенотипа клеток CD34+CD45dim, позволило методически строго подойти к эксперименту избирательной активации и дальнейшему изобретению ранозаживляющего средства «Cellgel», ставшего лауреатом Всероссийского конкурса Программы «100 лучших товаров России» (Приложение 5-6) и лауреатом Регионального конкурса Программы «100 лучших товаров Тюменской области» (Приложение 7-8).
Продемонстрированный ряд примеров заживления ран различной этиологии у человека позволяют констатировать факт достоверной эффективности практического применения новых возможностей, открывшихся на пути исследования фенотипов клеток кожи.