Пример 11. Использование при локальном отморожении II степени
Пациент С., 40 лет обратился экстренно после бытовой травмы.
Диагноз: локальное отморожение жидким азотом II степени.
Ожидаемые результаты от традиционного лечения: восстановление в течение двух недель.
Протокол: в качестве монотерапии применялся Cellgel. Наносить на повреждение начали на второй день два раза в день. Предварительно кожа аккуратно очищалась стерильной марлевой салфеткой, смоченной в физиологическом растворе. Сверху наносилась стерильная марлевая повязка (рис. 3.63.).
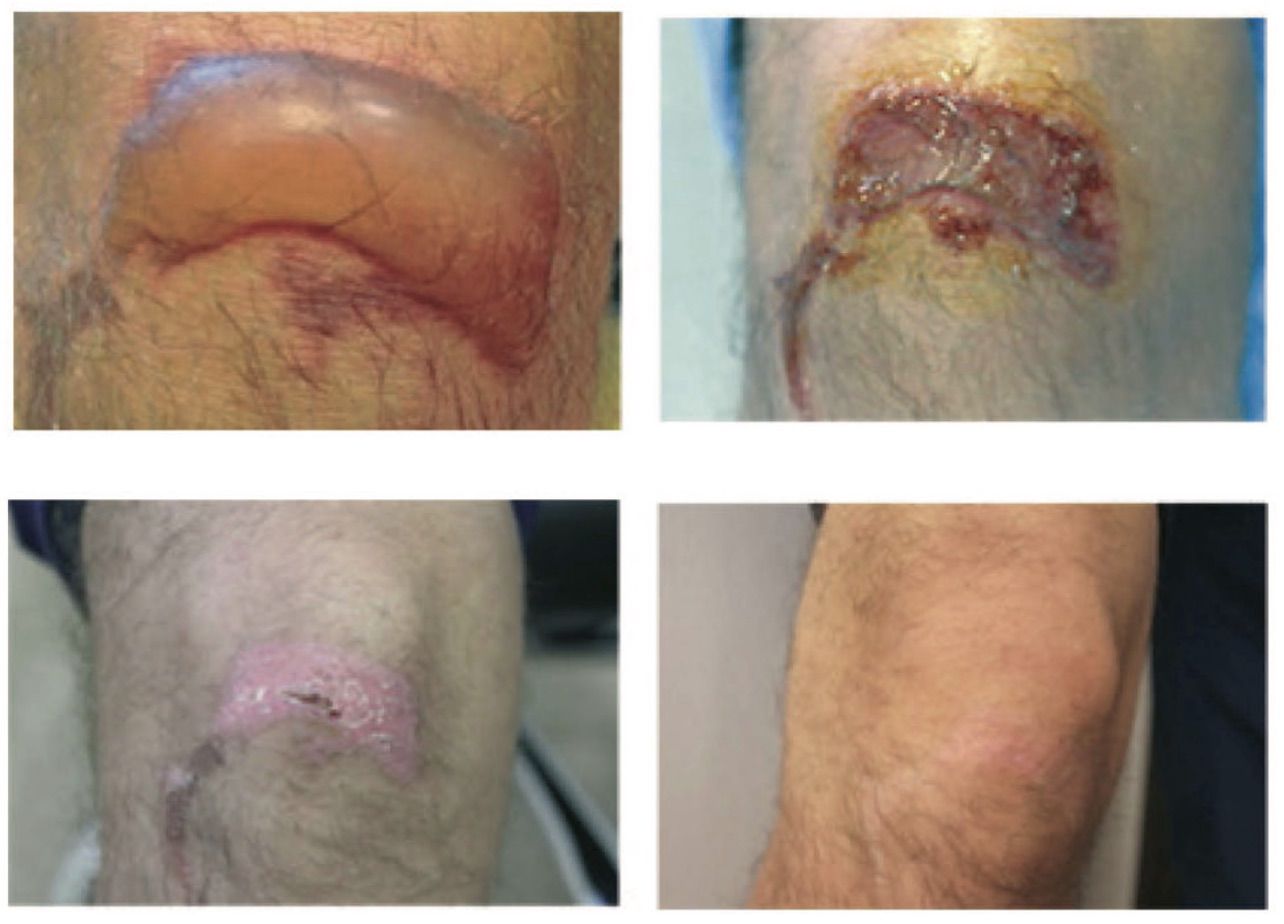
Рисунок 3.63. Пациент С., 40 лет. Диагноз: локальное отморожение жидким азотом II степени.
1. На первый день получения травмы. Появление пузыря, наполненного прозрачным содержимым
2. На первый день начала применения Cellgel. Вскрытие пузыря. Нанесение плотным слоем Cellgel
3. На 12-й день применения Cellgel. Отхождение корок. Полная эпителизация раны. Гиперемия
4. На 30-й день после получения травмы. Отсутствие гиперемии. Заживление без образования рубца
В результате применения Cellgel выявили следующие преимущества. Сформировалась корка на пятый день после начала применения геля. Корка защищала от травматизации рану, что позволило получить хорошие грануляции и, как следствие, более быстрое заживление. Таким образом, применение Cellgel в монорежиме способствовало восстановлению повреждения за 12 дней и полному восстановлению без формирования рубцовой ткани на 30-ый.
Пациент Г., 5 месяцев. Травма за час до обращения, ожог горячей водой. Показание к пересадке кожи на 3–4 неделе.
Диагноз: термический ожог нижних конечностей, стоп I–II–IIIА–IIIБ степени, S = 6 % (20 см2).
Традиционно в лечении применяются перевязки под наркозом с использованием мазей и раневых покрытий. Ожидаемые результаты от традиционного лечения: средний срок эпителизации II степени – 10–14 дней. Средний срок эпителизации IIIА степени и формирования грануляций составляет 21 день. Ожоговые раны IIIБ могут требовать оперативного лечения (аутодермопластика), сроки возможной самостоятельной эпителизации – более 30 дней.
Нанесение Cellgel осуществлялось под стерильные марлевые повязки, перевязки выполнялись через день. За время лечения выполнено десять перевязок.
В результате эпителизация ожоговых ран II степени наступила за семь дней, что быстрее, чем при традиционном лечении. В области ожоговых ран IIIА степени сформировался тонкий струп светло-коричневого цвета, секвестрация которого произошла на 7–10 день, эпителизация ожоговой раны IIIА степени и формирование грануляций произошло на 15-й день, что также меньше стандартных сроков при традиционном лечении. На 19-й день лечения ожоговые раны IIIБ степени эпителизировались за счет краевой эпителизации.
Таким образом, применение Cellgel позволило получить более быструю эпителизацию ран, формирование в области ожоговых ран IIIА и IIIБ степеней в течение шести месяцев мягкого, эластического рубца, не ограничивающего функцию стопы и отсутствие зуда в области восстановленного эпидермиса ребенка, что позволило исключить необходимость проведения аутодермопластики (рис. 3.64.).
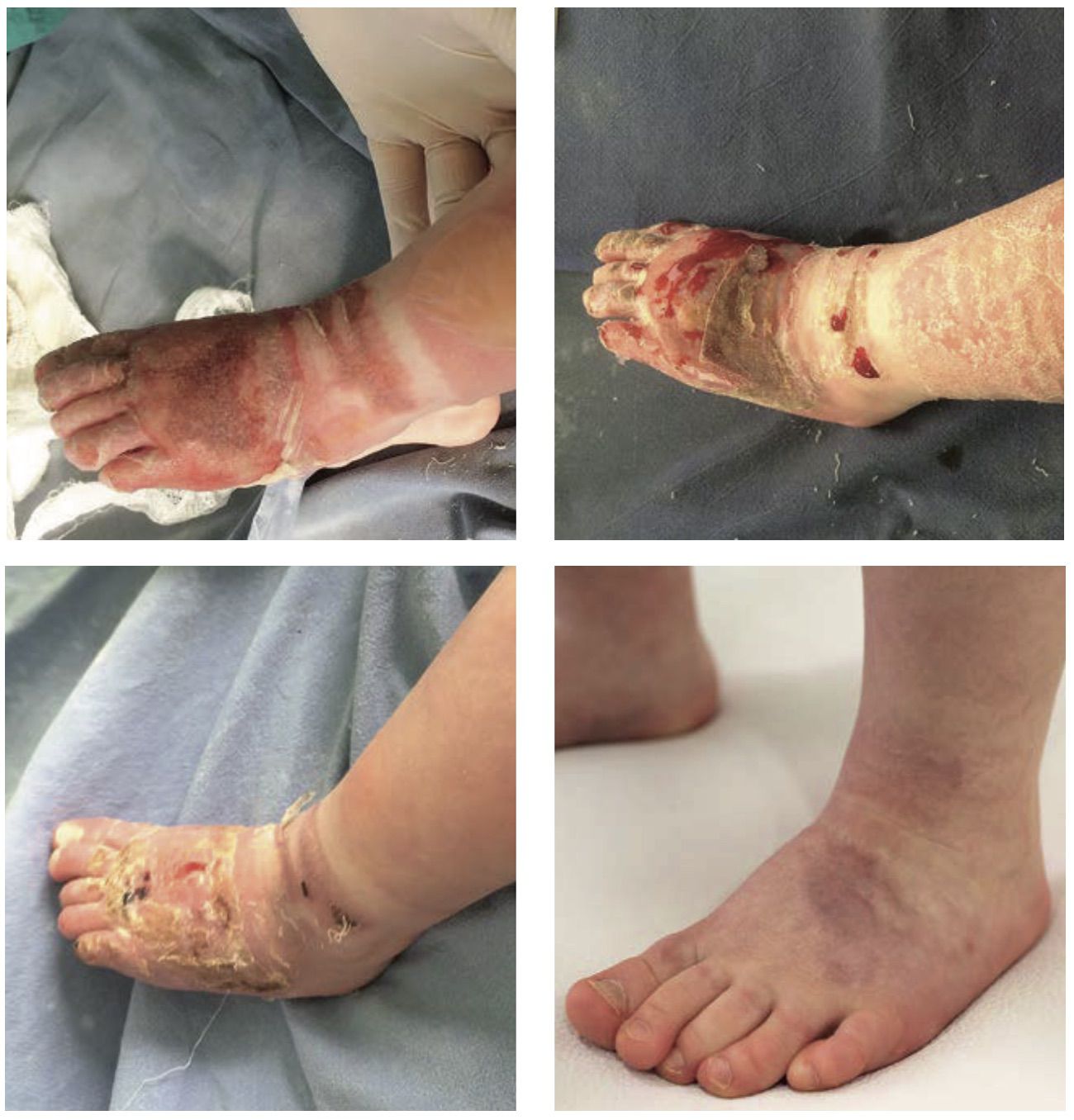
Рисунок 3.64. Пациент Г., 5 месяцев. Диагноз: термический ожог нижних конечностей, стоп I–II–IIIА–IIIБ степени, S = 6 % (20 см2).
1. Первая перевязка под наркозом
2. Третья перевязка (на седьмой день). Полная эпителизация II степени, начало эпителизации III степени, начало секвестрации струпа IIIБ степени
3. Девятая перевязка (на 19-й день). Эпителизация IIIБ степени
4. На шестой месяц. Сформировался мягкий, эластический рубец, не ограничивающий функцию стопы
Пациентка И., 35 лет. Получила травму горячим маслом. Обратилась через сутки после ожога. Раны представлены влажно-высыхающим струпом коричневого цвета. Диагноз: термический ожог ягодиц II–IIIА, Б степеней, S = 8 %.
Стандартное лечение: перевязки под наркозом с применением под повязки мазей и раневых покрытий. Ожидаемые результаты от традиционного лечения: средние сроки грануляции – 21 день. Выписка из стационара на 30–35-й день.
Через шесть суток после получения травмы была выполнена некрэктомия. Проводилось лечение с применением Cellgel, 1 раз в сутки под стерильную повязку. Было проведено 15 перевязок. Результаты лечения: за 15 дней эпителизировалась IIIА степень, сформировались грануляции. На 16-й день выполнена аутодермопластика. На 26-й день трансплантаты прижились, раны эпителизированы полностью (рис. 3.65.).
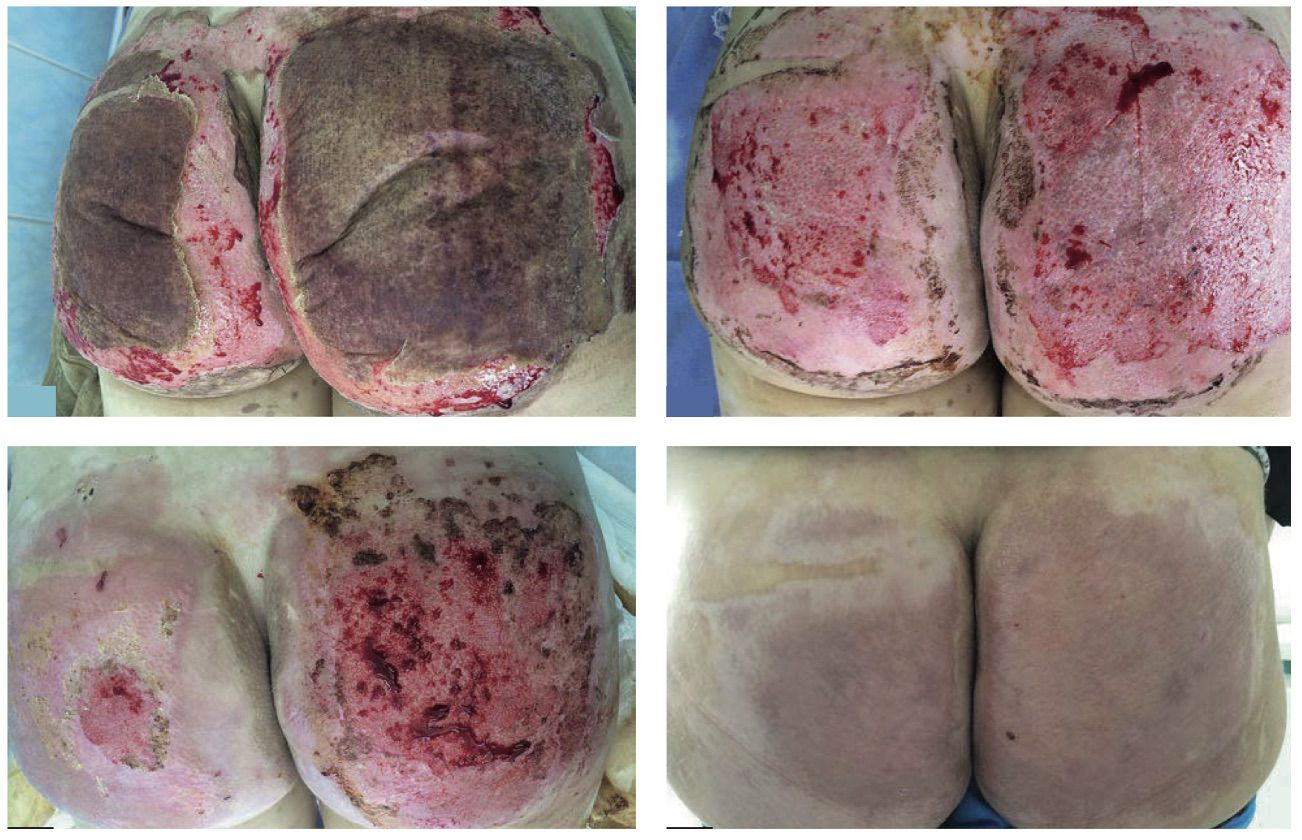
Рисунок 3.65. Пациент И., 35 лет. Диагноз: термический ожог ягодиц II–IIIА, Б степеней, S = 8 %.
1. Формирование струпа на ожоговых ранах IIIА, Б степеней
2. Выполнена некрэктомия (на шестой день c момента травмы)
3. Сформировались грануляции. Пациентка подготовлена к аутодермопластике (на 15-й день c момента травмы)
4. Результат лечения перед выпиской (на 26-й день c момента травмы)
Применение Cellgel позволило сократить сроки эпителизации ран (с 21 дня до 15 дней) и, как следствие, сократить сроки госпитализации пациента (на 5–10 дней).
Пациент А., 45 лет. Травма за пять суток до обращения, ожог пламенем.
Диагноз: термический ожог левой верхней конечности IIIБ–IV степеней, S = 3 %.
В подобных случаях выполняется аутодермопластика или ампутация конечностей.
Ожидаемые результаты от традиционного лечения: средний срок формирования грануляций при ожоговых ранах IIIБ–IV степеней составляет 21 день. Средний срок пребывания в стационаре пациентов с глубокими ожогами – 30–35 дней.
Лечение ожога проходило с применением средства Cellgel. За время лечения выполнено 15 перевязок с Cellgel. Учитывая локализацию, площадь и глубину поражения, после нанесения геля накладывались стерильные марлевые повязки, перевязки выполнялись один раз в два дня.
В результате лечения в области ожоговых ран IIIБ–IV степеней сформировались яркие, сочные грануляции на 15-й день с момента травмы. Перевязки под наркозом проводились только при первой и второй процедуре. На 17-й день лечения выполнена аутодермопластика расщепленным, перфорированным кожным лоскутом. Аутотрансплантаты прижились, перфоративные отверстия под действием Cellgel эпителизировались за счет краевой эпителизации за пять дней. Донорская рана на левом плече эпителизировалась за пять дней.
При применении Cellgel в области ожоговых ран IIIБ–IV степеней сформировались мягкие, эластические рубцы, не ограничивающие функцию локтевого сустава левой верхней конечности.
Отмечены преимущества применения Cellgel при лечении ожогов, а именно более короткие сроки эпителизации ран, что, как следствие, позволило уменьшить срок госпитализации пациента на десять дней (рис. 3.66.).
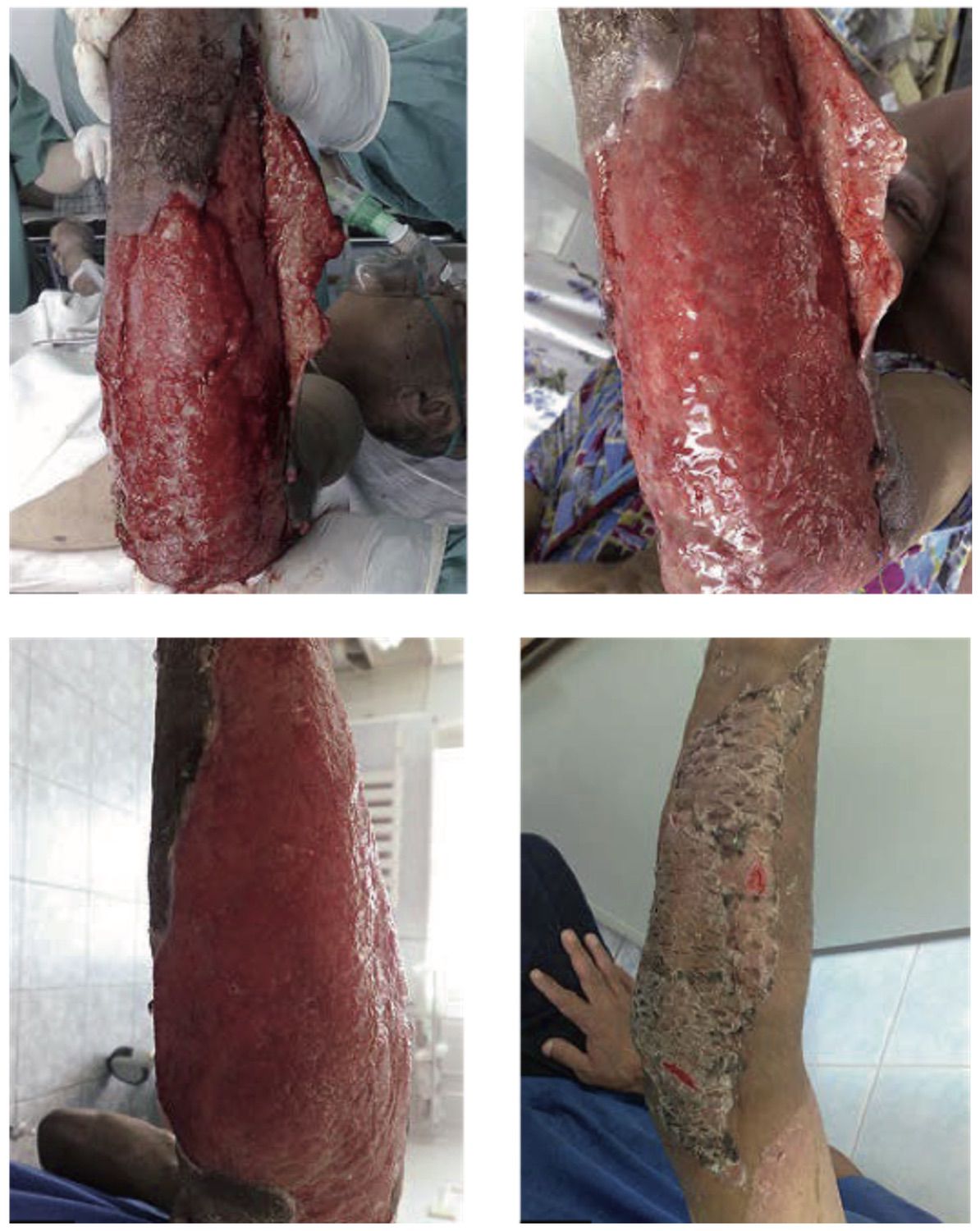
Рисунок 3.66. Пациент А., 45 лет. Диагноз: термический ожог левой верхней конечности IIIБ–IV степеней, S = 3 %. В подобных случаях выполняется аутодермопластика или ампутация конечностей
1. Инфицированный термический ожог. Первая перевязка под наркозом (на пятый день с момента травмы)
2. Вторая перевязка. Отслоившиеся кожные лоскуты начали слипаться. Формируется грануляционный слой (на седьмой день с момента травмы)
3. Отслоившиеся кожные лоскуты прижились, фиксированы. Грануляции сформировались. Пациент готов к аутодермопластике (на 16-й день с момента травмы)
4. Результат после аутодермопластики перед выпиской пациента (на 22-й день с момента травмы)
Пациентка Е., 83 года, с диагнозом «закрытый чрезвертельный перелом правой бедренной кости со смещением отломков». До проведения операции правая нога и область малого таза были загипсованы. Вследствие этого образовались пролежни ягодичной области. Диагноз: пролежни ягодичной области. Воспалительно-регенеративная стадия.
Ожидаемые результаты от традиционного лечения: длительные сроки лечения (вторичное заживление). Часто требуется некрэктомия и пластика кожным лоскутом.
Лечение проводилось с применением Cellgel. Наносили средство один раз в день, вечером, перед сном. Крестцово-ягодичную область сначала обрабатывали раствором 0,9 % NaCl, подсушивали и наносили тонким слоем Cellgel, раневые поверхности закрывали повязками. В течение недели применялось обезболивающее, затем обезболивающее не понадобилось.
Результаты лечения в случае применения Cellgel показали, что мелкие раны затянулись уже через 2–3 дня, и началось послойное восстановление крупных элементов. Через месяц с начала применения Cellgel ткани крестцово-ягодичной области полностью восстановились.
Таким образом, применение Cellgel позволило сократить сроки заживления повреждений кожи, исключить необходимость оперативного вмешательства, обеспечить комфортность пациента в период заживления – дополнительно проводилось обезболивание только в течение первой недели (рис. 3.67.).

Рисунок 3.67. Пациентка Е., 83 года. Диагноз: пролежни ягодичной области. Воспалительно-регенеративная стадия.
1. Начало применения Cellgel. Пролежень диаметром в 10 см
2. На седьмой день после начала применения. Яркие грануляции
3. На 15-й день после начала применения. Практически полное закрытие раневой поверхности
4. На 29-й день после начала применения. Полная эпителизация раны
Пациент В., 59 лет. За семь месяцев до обращения за помощью завершил курс близкофокусной рентгенотерапии по поводу базальноклеточного рака кожи кончика носа (СОД 62 Гр). Язва, а затем и явления перихондрита развились спустя шесть месяцев после окончания лечения.
Диагноз: базальноклеточный рак кожи носа T1N0M0, IА, III клиническая группа. Состояние после лучевого лечения: поздняя лучевая язва, перихондрит хрящей кончика носа.
Стандартное лечение: аппликации 5–10 % раствора димексида два раза в день в течение 3–4 недель; повязки с эмульсией «Синтозон» 1–2 раза в день в течение 4–6 недель; островковая кожная пластика на грануляции лучевой язвы; иссечение лучевой язвы с пластикой язвенного дефекта.
Ожидаемые результаты от традиционного лечения: продолжительность лечения каждой фазы раневого процесса при поздних лучевых язвах составляет в среднем от четырех до шести недель. В результате традиционной терапии полного заживления удается добиться только у пациентов с небольшой площадью лучевой язвы.
Средство Cellgel наносилось на раневую поверхность в режиме один раз в день (под тонкую стерильную повязку). Длительность всего курса лечения составила пять недель (рис. 3.68.).

Рисунок 3.68. Пациент В., 59 лет. Диагноз: базальноклеточный рак кожи носа T1N0M0, IА, третья клиническая группа. Состояние после лучевого лечения: поздняя лучевая язва, перихондрит хрящей кончика носа.
1. Вид до начала лечения. Поздняя лучевая язва кожи носа, осложненная перихондритом хрящей кончика носа
2. Вид язвы после двухнедельного курса местного антибактериального лечения. Очищение от гнойно-некротических масс
3. Ткани кончика носа после трех недель применения Cellgel. Полное рубцевание язвы. По причине очагового некроза хряща сформировался точечный сквозной дефект кончика носа
В результате применения Cellgel достигнуто полное заживление лучевой язвы через три недели с момента начала применения средства, но ввиду очагового некроза хряща, произошедшего до начала лечения, заживление завершилось с формированием точечного сквозного дефекта и тонкого атрофического рубца на кончике носа.
Пациентка А., 39 лет. обратилась в клинику после самостоятельного вскрытия эпидермальной кисты лица. Диагноз: Посттравматическая трофическая язва лица.
В объеме монотерапии, Cellgel наносили один раз в день. Перед каждым нанесением геля кожу очищали от отмерших клеток, кровянистых выделений. Очищение кожи проводили ватным тампоном, смоченным физиологическим раствором.
Спустя несколько дней после нанесения геля, рана с краев начала активно закрываться. Ее дно приподнималось, очищалось, дефект уменьшался в размерах. Через 30 дней язва закрылась полностью (рис. 3.69.).

3.69. Пациентка А., 39 лет. Диагноз: Посттравматическая трофическая язва лица.
1. При обращении.
2. Через 30 дней.
Пациент И. 21 год, с диагнозом: Посттравматическая трофическая язва тыльной поверхности правой стопы.
Cellgel наносили ежедневно под сухую марлевую повязку. Снимки сделаны с периодичностью один раз в семь дней. Грануляциями заполнилось дно крупной язвы, вторая язва эпителизировалась активнее вследствие малой глубины. Спустя месяц, основная язва, покрывшись грануляциями, закрылась полностью (рис. 3.70.).
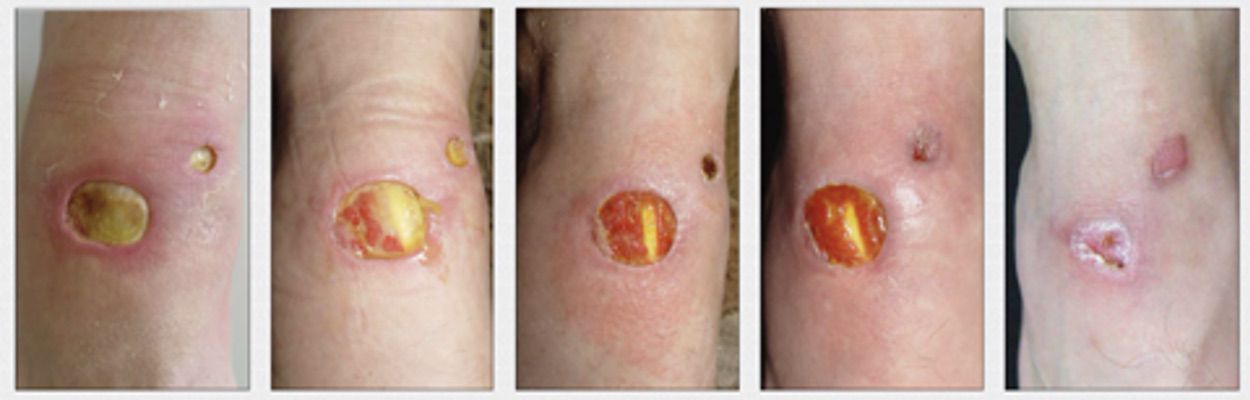
3.70. Пациент И. 21 год. Диагноз: Посттравматическая трофическая язва тыльной поверхности правой стопы.
1. При обращении.
3. Через семь дней.
5. Через 30 дней.
Пациентка А. 38 лет, самостоятельно применяла Cellgel для заживления рваной раны, полученной при травматическом контакте с витринным стеклом.
Пациентка наносила Cellgel ежедневно, одновременно делая снимки. Спустя месяц рана закрыта полностью (рис. 3.71.).
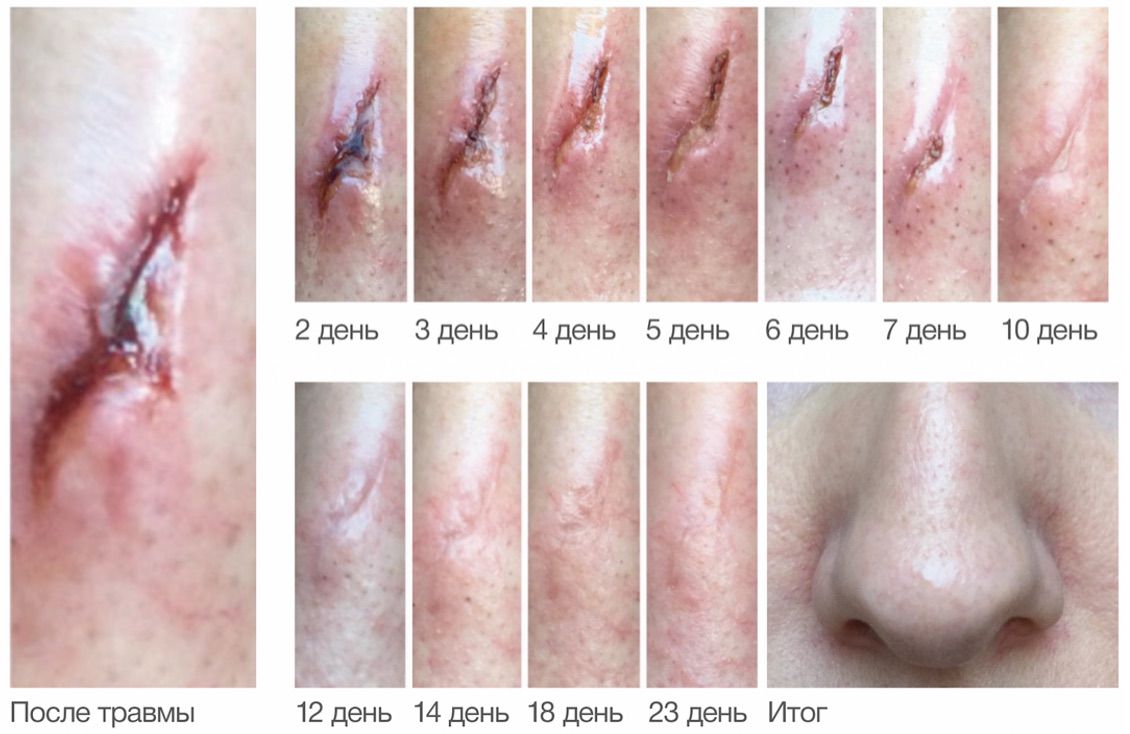
Рисунок 3.71. Эффективность применения ранозаживляющего средства Cellgel после бытовой травмы
Таким образом, выделение фенотипа необходимой субпопуляций клеток – фенотипа клеток CD34+CD45dim, позволило методически строго подойти к эксперименту избирательной активации и дальнейшему изобретению ранозаживляющего средства «Cellgel», ставшего лауреатом Всероссийского конкурса Программы «100 лучших товаров России» (Приложение 5-6) и лауреатом Регионального конкурса Программы «100 лучших товаров Тюменской области» (Приложение 7-8).
Продемонстрированный ряд примеров заживления ран различной этиологии позволяют констатировать факт эффективности практического применения нового биотехнологического средства Cellgel.